Les informations que nous donnons ici sont destinées aux voyageurs. Elles sont mises en lignes dès qu'elles nous parviennent après avoir été vérifiées.
Sources d'informations : ISID (International Society for Infectious Diseases) ; Institut Pasteur ; Ministère des Affaires Etrangères ; Société de Médecine des Voyages.(liste non exhaustive)
Pour afficher le contenu de chaque rubrique, il vous suffit de cliquer sur les titres :
SOMMAIRE
JAPON – INFECTIONS BACTERIENNES RESPONSABLES DE CHOCS TOXIQUES (26 mars 2024)
DENGUE DANS LE MONDE (mars 2024)
ÉPIDÉMIE DE DENGUE AU BRÉSIL… ET EN GUYANE (15 février 2024)
RÉSURGENCE DU PALUDISME À ZANZIBAR (15 janvier 2024)
MALARONE,rupture d'approvisionnement (19 décembre 2023)
PÉROU - "ÉPIDÉMIE" DE GUILLAIN-BARRÉ (22 juillet 2023)
SYNDROME DE GUILLAIN-BARRE AU PEROU (juillet 2023)
PALUDISME AU COSTA-RICA ET AU PANAMA (mai 2023)
TANZANIE (23 mars 2023)
TANZANIE (Épidémie d’une maladie inconnue) (20 mars 2023)
EBOLA EN OUGANDA (octobre 2022)
FIÈVRE JAUNE AU KENYA (juillet 2022)
MONKEY POX (Variole du singe) (juillet 2022)
FIÈVRE JAUNE AU KENYA (mars 2022)
ENCEPHALITE JAPONAISE EN AUSTRALIE (mars 2022)
VACCINATIONS COVID ET FIÈVRE JAUNE (15 Juin 2021)
DENGUE DANS LES DOM-TOM (janvier 2020)
PALUDISME AU LAC NAKURU (novembre 2019)
CHIKUNGUNYA EN ETHIOPIE (septembre 2019)
SYNDROME DE GUILLAIN-BARRÉ AU PÉROU (août 2019)
RETOUR DE LA PESTE À MADAGASCAR (août 2019)
RUBEOLE AU JAPON (août 2019)
PHILIPPINES- ÉPIDÉMIE DE DENGUE (août 2019)
TULARÉMIE EN SUÈDE (août 2019)
EBOLA EN OUGANDA (26 juin 2019)
EBOLA OUGANDA (suite) (21 juin 2019)
EBOLA EN OUGANDA (suite) (19 juin 2019)
EBOLA EN OUGANDA. RISQUES POUR LES VOYAGEURS ? (13 juin 2019)
VER DE CAYOR AU COSTA RICA (juin 2019)
HEPATITE A AUX USA (mai 2019)
VACCINATION CONTRE LA ROUGEOLE (avril 2019)
ARTEMISIA ANNUA, LEURRE DE PREVENTION DU PALUDISME (février 2019)
SYNDROME PULMONAIRE À HANTAVIRUS EN ARGENTINE (janvier 2019)
Les autorités sanitaires japonaises sont préoccupées par l’augmentation du nombre de cas de complications d’infections à streptocoques, par rapport aux années précédentes. Si, habituellement cette bactérie est responsable d’affections ORL, elle l’est dans nombre de ces cas d’atteintes musculaires et cutanées sévères pouvant amener à un choc toxique. La gravité potentielle doit être tempérée par leur rareté.
Depuis le début de l’année 2024, environ 500 cas ont été déclarés sur plus de 120 millions d’habitants.
Doit-on envisager l’annulation d’un voyage proche ? La réponse, dans l’état de ce qui n’est pas, à ce jour, une épidémie, est plus fonction de l’inquiétude individuelle et collective générée par l’emballement médiatique que par la réalité du risque sanitaire. Il n’y a donc, selon nous, pas de raison d’annuler ou de reporter un voyage au Japon à ce stade.
Quelles précautions devront être prises pendant le voyage : importance de l’hygiène corporelle, en particulier, lavage des mains avec un gel hydroalcoolique, et surtout surveillance d’un retard de cicatrisation ou d’une surinfection de plaie des mains et des bras. Le port d’un masque, si habituel au Japon n’a pas d’indication particulière.
Nous resterons, bien sûr, à l’affut de l’évolution.
Sans qu’il s’agisse d’évolution sur un mode épidémique, l’explosion, depuis le début de cette année, du nombre de cas sur tous les continents, y rend endémique la dengue hors, seulement des régions péripolaires et de haute altitude (>1800 voire 2000m.).
Si l’Europe, l’Afrique et l’Océanie restent à des niveaux relativement constants, le Sud-Est asiatique, le sous-continent indien et surtout l’Amérique Latine voient une multiplication brutale des cas par rapport à 2023.
Rappelons que la maladie est transmise par piqûre diurne d’un moustique de la famille aedes (vecteur potentiel de fièvre jaune, chikungunya, zika). Les larves de ces moustiques évoluent volontiers dans des zones insalubres rurales (eaux stagnantes) ou urbaines (eau de pluie dans poubelles, vieux pots, pneus usagés). La première (et la seule) prévention est la protection contre ces piqûres, par le port, pas toujours facile à respecter en pays chaud, de vêtements couvrants (coton épais) et par l’utilisation répétée dans la journée de répulsifs efficaces. Le vaccin Dengvaxia, responsables de potentiels effets indésirables, n’est pas recommandé aux voyageurs.
Dans l’immense majorité des cas, la maladie est bénigne (syndrome grippal), voire muette, mais peut se compliquer de formes hémorragiques déclenchées par la prise d’aspirine ou d’antiinflammatoires devant une fièvre ou des douleurs articulaires inexpliquées (importance de n’utiliser, dans ces cas, que du paracétamol).
Cette alerte d’information et de prévention ne doit pas empêcher le voyage dans les destinations impactées, en étant vigilants sur les mesures de protections actives.
Si la dengue y est endémique comme, aujourd’hui elle l’est dans toutes les régions tropicales, l’épidémie qui sévit est d’une importance inégalée depuis une vingtaine d’années. Plus de 500.000 cas depuis le début de l’année, ont été déclarés dans 5 états (Rio de Janeiro, Minas Gerais, Acre, Distrito Federal). La conjonction d’une période de pluie succédant à la sécheresse, du phénomène climatique cyclique El Niño, du relâchement des mesures de prévention…. et de la période des grands carnavals ont favorisé l’importance de cette épidémie.
Quels risques pour les voyageurs ?
La dengue est transmise par piqûres diurnes de moustiques aedes. La prévention est, d’abord d’éviter les zones de gîtes larvaires insalubres et d’être rigoureux sur la protection personnelle (répulsifs efficaces, la recommandation de port de vêtements couvrants n’étant pas toujours facile à respecter). Il n’y a pas de contagiosité interhumaine, sauf, peut-être, sexuelle. Le risque est nul si on n’est pas piqué !
La vaccination par le Dengvaxia n’est pas recommandée aux voyageurs (problème de production d’anticorps stimulants responsables d’accidents).
Les hôpitaux de Stonetown reçoivent depuis quelques semaines de plus nombreux malades atteints de formes sévères de paludisme. Il semble que cela soit dû à la conjonction d'une baisse de l'immunité collective de la population et d'un relâchement la surveillance des foyers larvaires dans les zones humides habitées.
Cette multiplication des cas n'affecte pas, pour l'instant, les voyageurs, les zones hôtelières étant régulièrement démoustiquées.
Il nous parait, cependant, raisonnable de recommander la prise d'un traitement préventif du paludisme (sur prescription médicale), en plus d'une protection contre les piqûres de moustiques, et ce, d'autant que la recommandation du port de vêtements couvrants n'est pas facile à respecter pour un séjour balnéaire en région tropicale !
Des difficultés existent actuellement à trouver en pharmacie Malarone ou un de ses génériques atovaquone-proguanil et ce, pour une période non définie. Dans les régions où une chimioprévention du paludisme est nécessaire, il faudra la remplacer par la prise de doxycycline. La méfloquine (Lariam) ne sera prescrite qu'aux seuls voyageurs l'ayant déjà prise et bien tolérée.
Depuis plus de 6 mois,191cas de syndrome de Guillain-Barré ont été diagnostiqués au Pérou (moins d'un cas par jour!!), avec une diminution ces dernières semaines.
L'urgence sanitaire décrétée par le gouvernement, pour 90 jours était-elle indispensable? La rapidité de l'information et l'hyperactivité des réseaux sociaux ont généré chez les voyageurs une inquiétude, certes compréhensible mais non confirmée par les médias spécialisés: ni l'OMS ni les sites de pathologies tropicales n'en font état à ce jour.
Nous resterons, bien sûr, à l'affût de l'évolution.
Le ministre de la santé du Pérou vient de déclarer l’état d’urgence sanitaire pour 90 jours devant la multiplication des cas de syndrome de Guillain-Barré. 180 cas ont été diagnostiqués depuis le mois de janvier (plus de 500 cas l’avaient été en août 2019).
Rappelons qu’il se manifeste par l’apparition de paralysies, des plus bénignes (paresthésies localisées) aux plus graves (atteintes des muscles respiratoires), qui ont la particularité, même pour les formes les plus sévères d’être totalement régressives dans la grande majorité des cas .
Les causes en sont mal définies et ne sont que supposées : la maladie survient fréquemment après une grippe, une dengue ou, dans cette région, une maladie à virus Zika. On a aussi accusé certains vaccins, en particulier le vaccin anti-Covid Astra Zeneca.
Quels risques pour les voyageurs? D’abord ne pas les majorer ; 180 cas pendant 6 mois c’est un risque d’exposition bien moins important que pour nombre d’autres maladies. Le gouvernement péruvien applique, et il doit le faire, un principe de précaution qu’il lui serait reproché de ne pas avoir appliqué en cas d’extension de ce qui n’est pas une épidémie mais une augmentation du nombre de cas !! Nous en suivrons l’évolution dans les semaines à venir..
Quelles précautions pour les voyageurs? Si on retient la possibilité d’une complication d’une dengue, d’un chikungunya ou d’un zika, maladies virales transmises par piqûres de moustiques, on doit insister sur l’importance de la protection vectorielle dans les régions basses (cote pacifique, vallées, <1800m).
Restons vigilants, nous ne minimiserons pas le risque… mais ne le majorerons pas , non plus !!
Une résurgence localisée du paludisme est à surveiller dans 2 régions touristiques du Costa-Rica (provinces caraïbes de Limón et de Tortuguero) et du Panama (province de Guna Yala). Si, dans ces régions, seule une protection contre les piqûres de moustiques était conseillée, il sera désormais souhaitable d'y adjoindre un traitement préventif (atovaquone-proguanil, générique de Malarone, sur prescriptionmédicale).
Les autorités sanitaires tanzaniennes viennent de déclarer que la maladie "inconnue" responsable du décès de 5 personnes dans la province de Kagera est la fièvre hémorragique de Marburg. Il s'agit d'une maladie virale, voisine d'Ebola, sévissant fréquemment en épidémies localisées en Afrique Centrale et en Afrique de l'est. Le réservoir est la chauve-souris et la contagion se fait comme Ebola, par les sécrétions corporelles. Actuellement, l'épidémie est localisée à une région non touristique et n'impacte pas les risques pour les voyageurs.
Depuis quelques jours, une épidémie sévit dans le nord-ouest de la Tanzanie, dans la province de Kagera, frontalière de l’Ouganda, qui vient de déclarer terminée l’épidémie d’Ebola qui y évoluait depuis plusieurs mois. Les symptômes hémorragiques et rénaux orientent plutôt vers une leptospirose transmise par les déjections de rats. Si 5 décès sont déjà survenus et qu’aucun diagnostic certain n’ait été encore posé, cette maladie ne représente, à ce jour, pas de risque pour les voyages classiques en Tanzanie (safaris dans les réserves et parc nationaux et séjours plages à Zanzibar). Nous restons informés et transmettrons prochainement les précisions à mesure qu’elles seront mieux connues.
Une nouvelle épidémie de maladie à virus Ebola, sévit depuis le mois de septembre en Ouganda (29 décès confirmés). Le centre de l'épidémie, situé sur la route principale reliant Kampala à la frontière congolaise, n'est situé qu'à une trentaine de kilomètres du parc national de Kibale, très visité par les voyageurs pour l'observation des chimpanzés.
Quelles recommandations? Rester à distance de toutes les sources de contamination, donc de toute personne ayant récemment séjourné dans la zone épidémique. Est-ce suffisant ? Oui, si le voyage supprime la visite aux chimpanzés de Kibale et si l'épidémie ne progresse pas, non dans le cas contraire. Il faudra, alors, différer le voyage de plusieurs semaines.
Une nouvelle épidémie locale de fièvre jaune sévit dans le comté d'Isiolo, dans le nord du Kenya, non loin des réserves de Samburu et Meru où la maladie a sévi au début de l'année. La vaccination est donc, plus que jamais, recommandée, même si elle n'est pas exigée pour les voyageurs n'ayant pas fait de stop aérien de plus de 12 heures dans un pays où la maladie peut être présente (vols Ethiopian Airlines)
L'OMS vient de déclarer ce jour (23 juillet 2022) l'épidémie de Monkey Pox Urgence Sanitaire Mondiale.
Cette maladie virale connue depuis longtemps mais ne concernant que des populations de singes sur les continents africain et asiatique, se manifeste depuis quelques mois, sur les 5 continents par l'apparition de cas humains.
Il s'agit d'une maladie virale, plus proche de la varicelle que de la variole (qui a été éradiquée par la vaccination depuis près de cinquante ans). Elle est caractérisée par une éruption de pustules sur tout le corps, qui dans l'immense majorité des cas va disparaître en quelques semaines.
La contagiosité est essentiellement sexuelle, par contact direct avec la peau, donc avec les pustules d'un sujet malade.
Le problème posé est celui de la rapidité de diffusion de cette maladie dont le nombre de cas croît d'une manière mal expliquée.
Qui est touché ? Très majoritairement (99% des cas en Espagne, 97% des cas en France), sont concernées les populations homosexuelles masculines à partenaires multiples. Il ne s'agit pas d'un constat discriminatoire vis à vis d'une catégorie de la société mais d'une mise en garde face au risque de pratiques sexuelles même protégées.
Le vaccin contre la variole (Imvanex) est efficace et maintenant disponible dans les services de pathologie infectieuse et le Centre de Vaccinations Internationales.
Il doit être réservé aux populations à risque réel.
Les personnes qui ont été vaccinées contre la variole (vaccination jennerienne obligatoire jusqu'à la fin des années 70) restent protégées.
Nous continuerons nos informations en fonction de l'évolution de cette épidémie, qui reste, à ce jour, un risque modéré en nombre (1500 cas en France) et en gravité.
Le Kenya n’avait pas connu d’épidémie de fièvre jaune depuis une trentaine d’années.
Depuis la mi-janvier, dans le nord du pays, une quinzaine de cas ont été suspectés, trois sont décédés.
Les régions concernées sont actuellement peu visitées par les voyageurs (lac Turkana, réserves de Marsabit, Meru, Samburu).
Rappelons que la vaccination (Stamaril, à faire dans un CVI), qui protège totalement contre cette maladie mortelle, n’est obligatoire qu’en cas de provenance de pays où sévit la maladie (même si le vaccin n’y est pas obligatoire) ; ce peut être le cas après un stop prolongé de plus de 12 heures à Addis-Abeba pour les vols Ethiopian Airlines. Même non obligatoire, elle est recommandée et, maintenant valable à vie (sauf si faite pendant une grossesse, chez les enfants de moins de 2 ans et en cas d’immunodépression.
L’encéphalite japonaise, maladie sévère transmise par piqûres de moustiques et bien prévenue par la vaccination, qui peut sévir du Pakistan au Japon, n'avait été signalée jusqu’à présent en Australie, que par épidémies localisées, dans la peu touristique péninsule de Cape York, à l’extrême nord de l’état du Queensland. Depuis quelques jours des cas ont été diagnostiqués au sud du pays dans l’état de Victoria, autour de Melbourne, touchant d’abord des élevages de porcs, avant l’apparition de cas humains, certes peu nombreux, mais justifiant la recommandation aux voyageurs d’une protection vectorielle (répulsifs peau et vêtements). Il n’y a aucun risque à la consommation de viande de porc et il n’y a pas de contagiosité interhumaine. Dans l’état actuel de cette épidémie, la vaccination Ixiaro, faite dans un centre de vaccinations internationales, n’est pas (encore) justifiée. Elle le serait en cas d’augmentation du nombre de cas dont nous vous tiendrions informés.
La question nous est posée, depuis quelques jours, par des voyageurs et par des conseillers, en particulier pour la Tanzanie, des problème de chronologie des vaccinations obligatoires contre Covid et fièvre jaune.
Si la programmation des dates de voyage le permet, on préfère, pour des raisons de réponse immunitaire, mais pas de tolérance, respecter un délai de 15 jours entre les deux vaccins. Rappelons que la validité de la vaccination contre la fièvre jaune débute 10 jours après l’injection et que, par conséquent, la fréquence des inscriptions tardives, donc des départs proches va multiplier ces situations.
Mais toutes les études récentes, en particulier par le Service de Santé des Armées, ont montré qu’il n’y avait aucune majoration des effets indésirables ni des vaccins Covid ni du Stamaril, après vaccination simultanée.
Les Centres de Vaccination Internationale, seuls habilités à vacciner contre la fièvre jaune, décideront de la chronologie.
Cette situation ne tient pas compte des problèmes des délais entre les 2 doses de vaccins Covid (quand elles sont nécessaires), encore obligatoires pour les pass sanitaires de nombreuses destinations
Des épidémies sporadiques sévissent actuellement dans les départements et territoires d'outre-mer, ce qui est habituel à cette période de l'année en Martinique, en Guadeloupe et sur l'île de la Réunion mais qui ne l'était plus depuis une vingtaine d'années en Polynésie Française. La vaccination n'étant pas recommandée pour les voyageurs (voir nos News de déc. 2018), ils devront être rigoureux sur leur protection contre les piqûres de moustiques.
3 décès au cours d'accès palustres viennent d'être déclarés par les autorités sanitaires kenyanes du comté de Nakuru au nord-ouest de Nairobi.
L'altitude du lac (1800m), visité par de nombreux voyageurs pour son million de flamants, semblait y rendre peu probables les risques de paludisme et la prise d'un traitement préventif n'y était pas, jusqu'à ce jour recommandée. Il est raisonnable, dorénavant de conseiller aux voyageurs vers les lacs de Nakuru et de Naivasha, en plus de se protéger contre les piqûres de moustiques, de prendre un traitement préventif (atovaquone-proguanil ou doxycycline).
Une épidémie de chikungunya touche depuis le mois de juillet la région de Dire Dawa, important nœud ferroviaire entre Addis-Abeba et Djibouti. Plus de 30000 cas ont été pris en charge dont 8000 la semaine dernière. Les voyageurs dans l'est de l'Éthiopie devront être rigoureux quant à la protection contre les moustiques aedes vecteurs de la maladie: répulsifs peau et vêtements, moustiquaires.
Les autorités sanitaires péruviennes viennent de signaler la multiplication des cas de syndrome de Guillain-Barré dans le nord du pays (Piura, Chiclayo, Trujillo, et Lambayeque). Les symptômes de cette maladie neurologique vont de simples paresthésies (picotements) à des paralysies vraies, heureusement régressives dans la majorité des cas. Les causes n'en sont pas encore définies, mais elles pourraient être les moustiques vecteurs de dengue, de chikungunya ou de zika présents dans cette région touristique. Insistons, plus que jamais sur la rigueur de la protection vectorielle (répulsifs peau et vêtements).
Comme chaque année à cette période (et même un peu avant), la peste réapparaît sur la Grande Île. À ceux qui vont voyager dans les semaines à venir, nous recommandons de se reporter à nos News de septembre-octobre 2017 et 2018. Elles restent d'actualité.
L'Institut National des Maladies Infectieuses de Tokyo vient de rapporter 2039 cas de rubéole, la majorité dans la région de Kanto (Tokyo, Kanagawa, Chiba et Saitama).
La rubéole est une maladie virale, contagieuse, bénigne sauf en cas de grossesse (elle peut alors être responsable de malformations chez l'enfant à naître).
Il est capital que les voyageurs au Japon soient vaccinés (Vaccin Rougeole-Oreillons-Rubéole, à jour)
Le Ministre de la santé Francisco Duque vient d'annoncer que les Philippines déclarent la dengue ÉPIDÉMIE NATIONALE.
La dengue est endémique aux Philippines et chaque mousson voit se développer une épidémie plus ou moins importante; cette année le nombre de personnes atteintes, 150000, serait le double de l'année dernière.
Cette épidémie, pour grave qu'elle soit, survient dans le contexte d'un conflit, dans les méandres duquel nous n'entrerons pas entre le Président Duterte et le laboratoire SANOFI fabricant du vaccin Dengvaxia, accusé d'être responsable, en 2015 aux Philippines, de la mort de nombreux enfants.
Le 7 août, le Sous-Secrétaire d'Etat Ricardo B. Jalad a déclaré toutes les provinces en risque épidémique.
Nos conseils aux voyageurs:
- Il n'y a pas à ce jour d'indication à suspendre les voyages mais la mousson (jusqu'à fin octobre) n'est pas la période la plus agréable.
- Il est, mais il a toujours été capital d'être rigoureux sur la protection vectorielle, répulsifs peau et vêtements, moustiquaires.
- Il est surtout important, en cas de fièvre inexpliquée, de ne jamais prendre de traitements qui favoriseraient les hémorragies (aspirine, anticoagulants) responsables de formes graves de la dengue.
-Enfin, pour information, vous pouvez consulter nos News de Juin 2016 et de Décembre 2018
Les provinces du nord et du centre de la Suède sont touchées par une épidémie de tularémie (fièvre du lapin ou du lièvre, harpest en suédois). Elle se manifeste par fièvre, maux de tête, inflammation au point de contact ou de piqûre, éruption diffuse Si elle concerne surtout les agriculteurs ou les chasseurs par contact direct avec un animal infecté vivant ou mort, elle peut aussi être transmise par piqûre de moustiques, nombreux pendant l'été suédois ou par morsure de tiques. Le traitement antibiotique sera rapidement efficace. La protection vectorielle (répulsifs peau et vêtements, manches et pantalons longs) doit être rigoureuse pour les randonneurs.
Depuis notre dernière communication le 21 juin, aucun cas de fièvre à virus Ebola n'a été enregistré ni dans le district de Kasese ni dans d'autre région d'Ouganda. Aucune des 456 personnes "contact" qui ont été vaccinées n'a développé la maladie.
Le risque épidémique est-il terminé? Probablement, mais la vigilance ne doit pas être relâchée. Elle ne l'est pas, et le "Uganda Ministry of Health" et le "Uganda Virus Research Institute", poursuivent leur efficace surveillance de la situation.
Depuis le décès, la semaine dernière de 3 membres d'une même famille, seuls 2 cas ont été suspectés sans être, à ce jour, confirmés. Si les déplacements de population liés à la véritable guerre civile qui sévit en RDC favorisent l'épidémie (plus de 2000 cas confirmés), la situation n'est pas comparable du coté ougandais de la frontière. Soyons optimistes pour la population de la région et restons vigilants.
Si l'épidémie persiste en République Démocratique du Congo dans les provinces d'Ituri et du Nord Kivu, aucun nouveau cas n'a été déclaré depuis la semaine dernière en Ouganda, dans la province de Kasese.
Les mesures d'isolation des personnes "contact" semblent avoir été efficaces pour empêcher la dissémination de la maladie.
Comme fréquemment dans ces situations épidémiques locales des cas supposés (non avérés) peuvent être signalés ailleurs; c'est ce qui vient de se passer au Kenya, dans une zone frontalière avec l'Ouganda où un cas a été déclaré puis infirmé.
La situation, hors RDC, reste circonscrite, à la région de Kasese, où il reste raisonnable de ne pas séjourner.
Alors qu'une épidémie sévit depuis plusieurs mois dans l'est de la République Démocratique du Congo, plusieurs cas de fièvre hémorragique à virus Ebola sont survenus dans une même famille de la province de Kasese au retour d'une cérémonie funéraire de l'autre coté de la frontière. L'épidémie est à ce jour, limitée à quelques cas et les personnes "contact" ont été isolées. Kasese est une porte d'entrée dans les parcs nationaux des monts Ruwenzori, de Kibale et de Queen Elisabeth.
Quel est le risque, aujourd'hui, pour les voyageurs?
La fièvre Ebola se transmet essentiellement par contact direct avec les sécrétions corporelles de malades (toux, écoulement nasal, sueurs, vomissements, selles…) et, plus accessoirement par consommation de viande de brousse peu cuite.
Si l'épidémie reste circonscrite à une région très limitée (ce que nous surveillerons dans les jours et semaines à venir), les risques sont inexistants dans le cadre d'un voyage touristique.
Il sera raisonnable et rassurant d'éviter, dans les semaines qui viennent, de séjourner dans la ville de Kasese. Dans les parcs nationaux, les rangers et les pisteurs sont "surveillés" et rien n'empêchera d'y effectuer de fabuleux safaris.
Nous mettrons en ligne les informations au fur et à mesure de l'évolution de la situation.
Cinq de nos voyageurs viennent de revenir du Costa Rica où ils ont contracté un ver de Cayor qui a dû être extrait chirurgicalement. Il s'agit de la larve d'une mouche plutôt présente en Afrique sub-saharienne, mais aussi en Amérique latine du Mexique à l'Argentine.
Les lésions (aspect de furoncle) doivent amener à l'extraction de la larve, soit, simplement, avec une pince stérile soit chirurgicalement. Les anglo-saxons ont suggéré une méthode originale (dont nous n'avons pas testé l'efficacité) : application d'une tranche de bacon, dont les larves seraient friandes !!
Hors le risque infectieux local, il n'y a pas de risque de maladie transmise.
Quelles mesures de prévention ?
- hygiène corporelle habituelle
- répulsifs peau et vêtements.
- nuits sous moustiquaires et, jamais, directement sur le sol.
- repassage des vêtements à l'endroit et à l'envers.
Une épidémie d'hépatite A touche le sud des Etats-Unis depuis quelques mois. Malgré une campagne de vaccination en Floride, en Caroline du Sud et au Nouveau Mexique, le nombre de nouveaux cas ne diminue pas (1129 cas déclarés en Floride depuis le début de l'année).
La contagion est essentiellement alimentaire mais, dans un pays où la sécurité alimentaire est, peut-être, plus grande qu'ailleurs, aussi et surtout une "maladie des mains sales".
Si, dans la grande majorité des cas, la maladie est bénigne, sa possible gravité (18 décès sur le millier de derniers cas en Floride), justifie la recommandation de la vaccination à tous les voyageurs adultes et enfants (les nourrissons font des formes bénignes, voire muettes et immunisantes).
De nombreux cas de rougeole, voire des épidémies, sont avéré(e)s un peu partout dans le monde depuis quelques mois. Les raisons en sont une baisse de vigilance des autorités sanitaires, favorisée par l'efficacité médiatique des lobbies anti vaccinaux surfant sur une mode naturopathe. Rappelons que si, dans les pays "développés", la rougeole est, statistiquement, une maladie bénigne et immunisante, elle est gravissime ailleurs. Il est capital que les enfants-voyageurs soient vaccinés pour eux mêmes et pour les risques, dûs à la très grande contagiosité de la rougeole, pour les enfants-contacts.
Artemisia annua est une plante qui a été utilisée depuis des millénaires dans la Chine rurale en traitement du paludisme. Aujourd'hui, de nombreux sites internet la conseillent (et la vendent) aux voyageurs, en traitement préventif. Que ce soit en tisanes, en comprimés, en gélules ou sous n'importe quelle forme, ces produits n'ont aucune action préventive. Les voyageurs, qui se croient protégés ne le sont pas.
Des traitements modernes utilisent, certes, des extraits d'artemisia, en traitement d'accès palustres, mais, s'ils ont une efficacité curative, ils n'ont aucune action préventive.
Les risques d'effets indésirables et de contre-indications des traitements prophylactiques efficaces sont connus mais sont, sans conteste, préférables à la maladie.
Les arguments de ceux qui n'ont pas été "impaludés" après utilisation préventive de dérivés d'Artemisia Annua, pendant ou après leur voyage ne sont pas plus recevables que ceux des voyageurs qui n'ont pris aucun traitement prophylactique en région à risque et qui ont eu la très grande chance de ne pas avoir été malades.
Votre médecin saura vous conseiller en fonction de votre voyage (destination, itinéraire, hébergement, activités). Les paragraphes "Paludisme" de nos fiches-pays vous informeront sur les mesures de prévention que nous préconisons pour votre destination.
Une épidémie de Syndrome Pulmonaire à Hantavirus est signalée depuis novembre 2018 dans la province patagonienne de Chubut.
Le SPH (maladie respiratoire sévère transmise par contact avec les déjections de rongeurs petits ou gros, rats, souris voire capibaras), est endémique, mais sans risque majeur de transmission, dans de nombreuses régions depuis la Patagonie jusqu'au nord du pays (4 régions ont été déclarées endémiques: au nord (Salta, Jujuy et Misiones), au centre (Buenos Aires, Santa Fé et Entre Rios) et au sud (Chubut, Rio Negro et Neuquén), mais surtout il peut évoluer sur un mode épidémique local avec risque de transmission y compris interhumaine. Le risque concerne plus les populations locales, averties de l'épidémie et les soignants que les voyageurs
La dengue est la maladie émergente la plus répandue dans le monde. On estime à 50 millions le nombre de cas confirmés chaque année. L'immense majorité est observée dans les zones intertropicales d'Asie, d'Afrique, d'Océanie et d'Amériques Centrale et du Sud.
La maladie reste, très majoritairement bénigne , sauf pour la dengue hémorragique favorisée par la prise de certains traitements soit habituels (anticoagulants chez des patients cardiaques) soit ponctuels (aspirine chez des enfants fébriles).
4 sérotypes de virus sont responsables de la maladie, sans immunité croisée entre eux (une dengue A n'immunise pas contre les sérotypes B,C ou D) et il est observé qu'une nouvelle dengue peut être plus grave que la primo-infection.
C'est la raison, inhabituelle pour une maladie infectieuse (et qui peut paraître paradoxale), pour laquelle on vaccine surtout les personnes ayant déjà contracté une dengue.
Les recommandations pour les autorités françaises concernent les personnes de 9 à 45 ans vivant dans des régions d'endémie apportant la preuve documentée d'une dengue antérieure.
Le Dengvaxia n'est donc pas dans les recommandations aux voyageurs, la prévention principale restant la protection personnelle anti-vectorielle: répulsifs peau et vêtements, moustiquaires imprégnées, y compris pendant les siestes, vêtements couvrants (si tant est que cela soit facile en pays chaud).
Si, ce qui est fréquent, on n'a pas réussi à l'éviter, cette diarrhée devra être traitée: les pansements intestinaux n'ayant pas fait la preuve de leur efficacité, on leur préfèrera un antisécrétoire type racécadotril (Tiorfan), sans négliger de compenser la perte liquidienne (thé, infusions, sels de réhydratation orale).
Après que des cas de fièvre à virus Zika aient été décrits dans le sud de l'Inde (Tamil Nadu et Kerala), 55 cas ont été confirmés depuis le 23 septembre à Jaipur dans l'état du Rajasthan. Rappelons que la maladie transmise par le moustique "tigre", voisin de celui qui transmet la dengue et le chikungunya, est bénigne, voire muette dans l'immense majorité des cas et que le risque concerne surtout les femmes enceintes ou plutôt les enfants qu'elles portent. Nous avons rédigé dans nos "News" de décembre 2015 à mars 2016, les informations sur l'épidémie survenue en Amérique du Sud, qui sont toujours consultables.
Après une période de répit, les moustiques aedes sévissent à nouveau à Cuba.
Sans que l'on parle d'épidémie, ni de dengue, ni de chikungunya, ni de zika, si la situation n'est en rien comparable à celle observée en Amérique Latine en 2016, les risques justifient que nous insistions sur les mesures préventives,
- d'abord celles communes à toutes les maladies vectorielles: protection rigoureuse contre les piqûres de moustiques (répulsifs peau et vêtements, moustiquaires imprégnées).
- mais surtout, informations sur les risques du virus Zika sur les grossesses avérées ou en projet.
Le risque est surtout dû aux formes muettes de la maladie, beaucoup plus fréquentes que les formes symptomatiques: il sera important, 4 semaines après le retour d'un séjour à Cuba, pas avant car les résultats ne seraient pas formels, de faire pratiquer une sérologie, pour les femmes enceintes, bien sûr, mais aussi en cas de projet de grossesse à court terme, qui ne doit pas contre-indiquer le voyage. Il ne nous appartient pas ici d'influer sur la décision à prendre en cas de sérologie positive mais nous nous devons d'informer sur les risques potentiels pour l'enfant à naître de graves lésions cérébrales, même si de nombreuses questions restent en suspens.
Réapparition de cas de peste à Madagascar, comme l'année dernière à la même période (l'OMS prévoit une épidémie plus importante encore). Les voyageurs sur la Grande Île consulteront les informations que nous avons mises en ligne en septembre et octobre 2017, qui restent d'actualité.
Il est observé depuis quelques semaines une augmentation du nombre de cas de paludisme dans la population de l'île indonésienne de Lombok et des très touristiques îles Gilli.
S'il n'était plus recommandé jusqu'à maintenant de prendre un traitement préventif, la vraisemblable aggravation de la situation à l'approche de la mousson, justifiera, en complément d'une grande rigueur dans la protection contre les piqûres de moustiques, la prise d'un traitement préventif (atovaquone-proguanil ou doxycycline, sur prescription médicale).
Depuis quelques semaines, une épidémie de maladie à virus Nipah sévit dans la très touristique province indienne du Kerala.
Il s'agit d'une affection sévère, transmise par les déjections de chauve-souris frugivores se manifestant par des symptômes variables (fièvre, signes pulmonaires ou neurologiques). Il n'existe aucun traitement spécifique ni vaccin.
La seule prévention est, bien sûr, d'éviter le contact avec les chauve-souris et leur déjections et de s'assurer que les fruits et les jus de fruits consommés sont hors risques de contamination. Les risques pour les voyageurs sont minimes, comparés à ceux des villageois de la côte ou des "backwaters".
Jusqu'à aujourd'hui les seules provinces considérées comme étant à risque de paludisme pour les voyageurs étaient les régions de safaris du Mpumalanga (parc Kruger et réserves privées) et du Kwazulu-Natal (réserves de Hluluwe et de Saint Lucia). Mais il faut maintenant y adjoindre au nord-ouest du pays, aux confins du Botswana, la province du Limpopo, avec la Réserve de Biosphère du Waterberg. Si on savait que le paludisme pouvait y être présent en saison des pluies (décembre à avril), on n'avait pas observé de cas chez des voyageurs. Des touristes ont récemment contracté des formes sévères; il est donc recommandé, en plus de la protection contre les piqûres de moustiques (répulsifs peau et vêtements, moustiquaires) d'y adjoindre un traitement préventif, sur prescription médicale : atovaquone-proguanil, méfloquine ou doxycycline.
Depuis juillet 2016, la validité de la vaccination contre la fièvre jaune a été prolongée "à vie".
Elle était de 10 années précédemment.
Quelques mises au point sont souhaitables :
- la mention "valide à vie" doit être inscrite sur le carnet jaune par un Centre de Vaccinations Internationales (et non pas par le médecin traitant).
- la validité à vie concerne autant les vaccinations faites avant le changement que depuis (le vaccin est le même).
- Sans être exigée par la législation, une revaccination (unique) à 10 ans est préférable si la primo-vaccination a été faite au cours d'une grossesse, chez un enfant de moins de 2 ans ou en cas d'immuno-dépression.
- Enfin, une revaccination peut être recommandée en cas de risque local majoré(séjour prolongé en zône épidémique).
Le médecin du CVI sera décisionnaire de l'indication et des éventuelles contre-indications.
Depuis janvier 2017, l’Afrique du Sud connaît « la pire épidémie de listériose jamais enregistrée dans le monde » d’après les autorités du pays. Elle a déjà fait 180 morts depuis le début, et près de 950 cas ont été déclarés. La source de l’épidémie a été découverte : il s’agit d’une usine alimentaire située dans le nord-est du pays. Des mesures ont été prises et l’ensemble des produits de l’usine vont être rappelés. Il est conseillé d’éviter tous les produits cuisinés contenant de la viande, et de continuer à respecter les règles décrites dans la nouvelle de janvier 2018 (cf. plus haut), notamment pour les femmes enceintes, le risque étant très important pour le fœtus.
La plupart des cas, sont survenus dans la province de Gauteng (Johannesburg et Pretoria), et dans les provinces du Cap occidental et du Natal.
Jusqu’à présent, il était recommandé pour tous les étrangers, de pouvoir justifier d’un contrat d’assurance médicale pour avoir accès aux soins, dispensant ainsi tout étranger d’effectuer un dépôt de provision sur carte de crédit. A compter du 1er mai 2018, la loi relative à la mobilité humaine rend cette assurance médicale OBLIGATOIRE pour tous les touristes étrangers entrant sur le territoire équatorien. Il est conseillé de contacter la compagnie d’assurances afin de se procurer le document attestant du contrat en cours à présenter lors de l’arrivée dans le pays.
Les autorités sénégalaises reviennent en arrière concernant la vaccination contre la fièvre jaune. Elle n’est plus obligatoire sauf lorsque les passagers sont en provenance de pays d’endémie amarile. Il est toutefois fortement recommandé d’être vacciné étant donné la circulation active du virus dans le pays.
La vaccination contre la fièvre jaune est obligatoire depuis le 22 février 2018. Les autorités sénégalaises compétentes, au niveau de l’aéroport, pourront effectuer des contrôles, et vérifier que les voyageurs sont munis de leur carnet de vaccination à jour. Dans le cas contraire, elles seront amenées à faire procéder à la vaccination. Il est donc préférable de se faire vacciner au moins dix jours avant le départ et de garder à disposition le carnet.
Après quelques mois d'accalmie une recrudescence des cas de fièvre jaune est observée dans plusieurs provinces du Brésil.
Si l'épicentre de l'épidémie se situe dans le Minas Gerais, le pays entier doit être considéré comme étant potentiellement à risque.
Si l'obligation vaccinale ne concerne pas les voyageurs en provenance directe d'Europe, du Canada ou des Etats-Unis, la recommandation que nous faisons depuis longtemps à tous les voyageurs est d'autant plus d'actualité que des règlementations peuvent la faire exiger localement (et transitoirement): c'est depuis quelques jours le cas, dans le Minas Gerais du très visité Inhotim Art Park.
Rappelons la vaccination est maintenant valide à vie (sauf pour les enfants de moins de 2 ans, les femmes vaccinées pendant une grossesse, et en cas d'immuno-dépression). Elle protège complètement contre une maladie grave (250 décès sur les 770 cas contractés en 2017). Elle ne dispense pas de la protection vectorielle : moustiques et mouches peuvent au Brésil transmettre d'autres maladies.
Le risque est, aujourd'hui, plus administratif que sanitaire, mais l'évolution épidémique est difficilement prévisible, même si le propre de toutes les épidémies est de s'éteindre progressivement.
Depuis mi-décembre, une épidémie de listériose touche la totalité des provinces d'Afrique du Sud, mais surtout la région de Johannesbourg.
70 personnes en sont mortes à ce jour.
Il s'agit d'une maladie d'origine alimentaire (charcuterie, pâtés, rillettes, fromages à pâte molle, fruits de mer crûs, doivent être évités). Les risques étant majeurs pour l'enfant à naître, les femmes enceintes devront être très vigilantes, et ne consommer que des aliments (viandes et poissons) bien cuits, des fruits et légumes lavés avec une eau traitée,. Dans les restaurants des étapes des voyageurs et dans les hébergements, hôtels, lodges ou camps, les précautions dans le choix et la conservation des aliments permettent de limiter sinon d'annuler les risques.
Une épidémie de diphtérie touche depuis plusieurs semaines de nombreuses provinces de l'archipel indonésien.
Comme cela s'est déjà arrivé dans d'autres pays, la carence de la vaccination dans la population est due à plusieurs facteurs : négligence des autorités sanitaires face à une maladie en voie d'éradication conjuguée à une activité des lobbys anti-vaccinaux. Une campagne de vaccination des enfants est, maintenant, mise en place, avec des millions de doses administrées.
Les voyageurs en Indonésie devront vérifier qu'ils sont "à jour" de leurs rappels de vaccin anti diphtérique (en général DTPolio ou DTCacell.Polio).
Du 01/08 au 14/11/2017, le Laboratoire Central de la Peste, dépendant de L'Institut Pasteur de Madagascar, a comptabilisé 2217 cas dont 1714 cas de peste pulmonaire, 320 cas de peste bubonique, 1 cas de peste septicémique et 182 non précisés.
Dans les deux villes les plus touchées (Antananarivo et Toamasina), aucun cas n'a été notifié depuis le 27/10.
Il est confirmé que l'épidémie est en nette régression, et devrait s'éteindre dans les semaines qui viennent (comme chaque année des cas sporadiques pourront survenir jusqu'à la fin de la saison des pluies en mars).
Alors qu'un programme d'éradication de la maladie semblait faire espérer la fin du paludisme sur les îles du Cap-Vert en 2020, la multiplication récentes des cas (343 dont 40 la semaine dernière) mettent un frein à cet espoir. La majorité des cas concernent l'île de Santiago, mais aussi Sal et Sao Vincente.
Il est raisonnable, même pour les mois de saison sèche qui arrivent de recommander la prise d'un traitement préventif, sans négliger la protection contre les moustiques, vecteurs possibles de dengue et de Zika. Même pour un séjour court, le traitement le mieux adapté sera la prise, sur prescription médicale, d'atovaquone-proguanil (générique de Malarone).
Alors que depuis fin août, 126 personnes sont mortes sur les 1100 cas de peste déclarés et que, en Octobre, 3 personnes décédaient, en moyenne, chaque jour, aucun décès n'est survenu depuis 4 jours.
Le propre de toutes les épidémies est dans ce schéma de voir le nombre de cas diminuer avant de disparaître.
Les recommandations restent, cependant, encore d'actualité :
- transmission par piqûres de puces pour la peste bubonique; utilisation rigoureuse des répulsifs peau et vêtements.
- transmission interhumaine plus par la toux que par contact direct pour la peste pulmonaire; éviter les concentrations de personnes (marchés, transports en commun), lavage des mains.
Le risque reste minime pour les voyageurs, pour une maladie vite guérie par une antibiothérapie précoce.
Il est à ce jour difficile de faire la part de la vérité et des données de l'information médiatique (surenchère politique, mort d'un coach sportif seychellois contaminé à Madagascar) qui majore la panique des habitants et inquiète les voyageurs.
Le nombre des cas recensés depuis plusieurs années par l'OMS, certes moins médiatisé, n'avait pas suscité la même émotion, alors que la différence n'est pas significative avec l'épidémie actuelle, : 675 cas dont 118 décès en 2013, 482 cas dont 112 décès en 2014, 275 cas dont 63 décès en 2015. A ce jour, 610 cas dont 63 décès ont été publiés. La différence essentielle par rapport aux années antérieures est que les grandes villes (Antanarivo, Toamasina) sont touchées alors que ces épidémies impactaient surtout les villages.
Nous comprenons l'inquiétude que manifestent les voyageurs devant s'envoler prochainement vers la Grande Île.
Quels risques ?
A l'arrivée à Tana, il sera raisonnable d'éviter les zônes à forte densité humaine (la plus emblématique, le marché du zoma, même s'il vient d'être dératisé par les autorités sanitaires).
Ailleurs, les accompagnants (guides, chauffeurs) seront au courant des zônes à risque et n'auront aucune envie de vous y amener!
Quelles précautions ?
L'utilisations des répulsifs, toujours conseillée pour se protéger des risques de paludisme, dengue, chikungunya... devra être rigoureuse.
Antibiothérapie préventive: non, même par la doxycycline qui peut être utilisée en prévention du paludisme mais à une posologie inferieure à celle qui serait efficace contre une peste bubonique. Les autres antibiotiques (ciprofloxacine) risquent d'être pris par excès devant le moindre petit "bouton". L'OMS a livré 1.200.000 doses suffisantes actuellement.
Le port de masque peut s'avérer utile, en particulier, dans les transports en commun (taxi-brousse, vols intérieurs), les consultations hospitalières (préférer un cabinet médical ou une clinique privée qu'indiquera l'ambassade de France).
Le propre d'une épidémie est d'avoir une fin, même s'il est difficile aujourd'hui de la prévoir. Nous maintenons que les risques sont minimes pour les voyageurs, et, a fortiori, pour ceux qui observent nos recommandations.
Nous tiendrons nos "News" à jour, au fur et à mesure de l'évolution de la situation. A ce jour, le Ministère des Affaires Etrangères n'a pas émis de restriction au voyage, ni à l'aller ni au retour (y compris sur l'île de la Réunion).
Les voyageurs ayant projeté un séjour aux Seychelles après un voyage à Madagascar, risquent d'être mis en quarantaine à leur arrivée, afin de ne pas y importer la peste qui sévit sur la Grande Île.
Les autorités sanitaires locales ont seulement précisé que seront concernées les personnes y ayant séjourné la semaine précédant leur arrivée, sans mention des symptômes qui entraîneront la décision (vraisemblablement toux et fièvre).
Si le nombre de décès dû à la peste pulmonaire continue d'augmenter (45 à ce jour), le risque reste peu important pour les voyageurs.
Cela étant, la peur est compréhensible de cette maladie, qui reste dans l'imaginaire collectif, associée à des images médiévales.
Quelles protections?
- la prise préventive d'antibiotiques est inutile, mais l'apparition de ganglions volumineux (bubons) doit conduire à consulter. Les autorités sanitaires locales, renforcées par l'OMS et la Croix Rouge font face à l'évolution de l'épidémie.
- la protection contre les piqûres de puces doit être rigoureuse (au même titre que pour les moustiques vecteurs de paludisme, dengue ou chikungunya)
- il sera raisonnable, même si frustrant, d'éviter les concentrations, surtout en milieu fermé (taxis-brousse, vols intérieurs).
Pour modérer ces informations qui voudraient ne pas être alarmistes, face à une épidémie annuelle plus médiatisée que les années passées, il nous faut insister sur la faiblesse du risque et sur le fait que l'évolution vers une peste pulmonaire n'existe qu'après une peste bubonique non traitée. Nous restons vigilants et tiendrons "à jour" nos informations sur l'évolution de l'épidémie.
Le Ministère de la Santé vient de communiquer le décès de 5 personnes à Toamasina (Tamatave) et Antananarivo, dû à la peste pulmonaire.
Comme chaque année surviennent des cas de peste, d'abord "bubonique" en principe vite guérie sous antibiothérapie mais pouvant, en l'absence de traitement, évoluer vers la peste pulmonaire, beaucoup plus grave. La maladie est transmise par piqûres de puces de rats ce qui peut expliquer la période (fin de saison sèche) à laquelle sévissent ces épidémies: feux de brousse d'une part, mais aussi tradition ancestrale des cérémonies de retournement des morts (Famadihana Malagasy).
Le risque est minime de transmission aux voyageurs de cette maladie historique.
250 personnes sont mortes de la fièvre jaune depuis le début de l'année au Brésil. Le dernier cas confirmé remonte à juin 2017.
Les autorités sanitaires viennent de déclarer la fin de l'épidémie.
La vaccination n'est pas obligatoire pour les voyageurs arrivant d'Europe ou des USA, sans avoir fait un stop de plus de 12 heures dans un pays d'Afrique sub-saharienne ou d'Amérique du Sud où la maladie peut être présente, mais elle reste recommandée, sauf contre-indications, à tous les voyageurs et pas uniquement pour les voyages en Amazonie.
Rappelons qu'elle doit être faite dans un centre de vaccinations internationales, au moins 10 jours avant l'arrivée et qu'elle est valide à vie sauf pour les enfants de moins de 2 ans, les femmes enceintes et en cas de déficience immunitaire. La validité à vie doit être mentionnée sur le carnet international, pour les vaccinations faites avant Juillet 2016 (date de la prorogation de la validité à vie).
176 cas d'encéphalite japonaise viennent d'être rapportés à Hanoï par les autorités sanitaires vietnamiennes, sans précision sur les lieux de contamination.
Rappelons qu'il s'agit d'une maladie virale qui peut être grave, (même si, souvent bénigne, voire asymptomatique) transmise en zône rurale (rizières) surtout en période de mousson, par la piqûre d'un moustique (culex). Il n'y a pas de traitement spécifique. La prévention passe d'abord, pour tous, par une protection rigoureuse contre les piqûres de moustiques (répulsifs peau et vêtements, moustiquaires imprégnées). La vaccination sera essentiellement proposée aux expatriés ayant une activité en zône rurale, mais aussi aux voyageurs ayant des nuitées extérieures.
Le vaccin Ixiaro doit être fait dans un Centre de Vaccinations internationales: deux injections à J0 et J28 (un schéma court J0 et J7 pour les départs rapprochés).
La dengue, maladie émergente la plus "active" sur la planète, évolue sur un mode épidémique en cette période de mousson, dans tous les pays d'Asie du Sud-Est, Thaïlande, Vietnam, Laos, Cambodge, Birmanie. Ce que nous avons écrit, le mois dernier, pour l'épidémie qui sévit au Sri-Lanka, est applicable. Dans l'attente de la généralisation de la disponibilité du vaccin Dengvaxia, la prévention doit insister sur la rigueur de la protection individuelle contre les piqûres des moustiques vecteurs (aedes aegypti) par répulsifs peau et vêtements et utilisation des moustiquaires imprégnées, y compris pendant d'éventuelles siestes.
La dengue qui sévit comme chaque année à cette période évolue depuis plusieurs semaines sur un mode épidémique. D'abord cantonnée à la province de Colombo elle s'est étendue à toutes les régions basses du pays.
La prévention individuelle contre les piqûres des moustiques doit donc être rigoureuse, comme elle doit l'être lors de tout voyage au Sri Lanka par répulsifs peau et vêtements et utilisation des moustiquaires y compris pendant d'éventuelles siestes (les moustiques aedes, vecteurs de la dengue piquent dans la journée).
Rappelons que la dengue est une maladie virale fébrile dont les formes graves sont les formes hémorragiques, qui peuvent être favorisées par la prise d'aspirine (toujours préférer le paracétamol devant une fièvre inexpliquée).
Une épidémie de dengue frappe actuellement le Pérou, 20000 cas confirmés (40000 probables). Le nord de la côte, à proximité de la frontière avec l'Equateur est particulièrement touché: dans la seule région de Piura, près de 10000 cas ont été confirmés (30000 probables). Cette épidémie semble due à un phénomène El Nino plus précoce que prévu avec des inondations importantes. L'autre conséquence est une réactivation du virus Zika (sans parler d'épidémie, 546 cas ont été confirmés).
Nous recommandons, donc, à tous les voyageurs dans les régions basses du Pérou, d'être rigoureux quant à la protection vectorielle, et de consulter au retour en cas de grossesse en cours ou projetée.
Une épidémie de grippe, sévère plus par la gravité des cas que par leur nombre, sévit actuellement à l'Île Maurice. La vaccination que les voyageurs ont éventuellement reçu l'hiver passé, protège incomplètement contre les virus H1N1 et H3N2, en cause. Le vaccin de l'hémisphère sud, difficilement disponible sur place étant donnée l'intense campagne de vaccination des populations locales, n'aurait de toute façon pas le temps d'être efficace, pour les courts séjours.
La prévention passera par le lavage fréquent des mains avec une solution hydro-alcoolique. L'utilisation de masques protecteurs ne serait justifiée qu'en cas de visite à des personnes malades.
Le vaccin contre la fièvre jaune qui n'était obligatoire qu'à l'arrivée en Guyane, l'est maintenant dans tous les départements et territoires d'Outre-Mer pour les voyageurs ayant récemment séjourné dans un pays où la maladie peut être présente, même si la vaccination n'y est pas obligatoire. Cela concerne, par exemple, la Polynésie Française, la Guadeloupe ou la Martinique qui exigent la présentation d'un certificat international de vaccination pour les voyageurs arrivant de pays d'Amérique du Sud, à l'exception (mais jusqu'à quand?) de l'Uruguay et du Chili (y compris l'île de Pâques).
La multiplication des cas de fièvre jaune dans des pays où elle était devenue très rare en dehors des régions amazoniennes, nous font recommander à tous les voyageurs en Amérique du Sud de se faire vacciner pour se protéger tant des risques d'une maladie gravissime que des risques "administratifs" d'une modification de l'application locale du Règlement Sanitaire International. Rappelons que la validité de la vaccination (la mention "valide à vie" doit être notifiée sur le carnet jaune) n'intervient que 10 jours après avoir été faite.
Après la réapparition de cas de maladie du sommeil au Botswana et en Zambie (voir News de décembre 2016), un nouveau cas vient d'être diagnostiqué chez un touriste hollandais ayant voyagé en Tanzanie (Dar es Salam, Serengeti, lac Victoria). Aucun cas de trypanosomiase n'avait été déclaré en Tanzanie depuis 2012.
Rappelons que la maladie est transmise par les piqûres de mouches tsé-tsé et que la seule prévention est la protection individuelle contre ces mouches, volontiers agressives près des zones humides (marigots, galeries forestières où on s'attarde volontiers pour photographier éléphants, hippopotames, oiseaux...).
D'où l'importance, en safari, du port de vêtements couvrants en tissus épais pré-imprégnés de répulsifs (les tsé-tsés piquent volontiers à travers de tissus fins).
Une épidémie de dengue frappe depuis plusieurs semaines Mombasa et la côte kenyane voisine.
Rappelons :
- que la dengue est transmise par "une" moustique piquant dans la journée.
- que les formes graves sont les formes hémorragiques, favorisées par la prise d'"aspirine" contre cette maladie fébrile, douloureuse mais habituellement bénigne.
Règle absolue: prise de paracétamol, et jamais d'aspirine devant toute fièvre inexpliquée.
- que la prévention est, d'une part collective, par éradication des gîtes larvaires et d'autre part, individuelle par la protection contre les piqûres de moustiques (répulsifs peau et vêtements, moustiquaires pendant les siestes éventuelles). La vaccination n'est pas encore universellement disponible.
Cinq cas de paludisme autochtone sont récemment survenus à Petropolis à 70 kms de Rio, ville touristique sur la route du Minas Gerais. Si la prise d'un traitement préventif n'est pas à ce jour indiquée, la protection contre les piqûres de moustiques ou de mouches, doit être d'autant plus rigoureuse que peuvent sévir dans la région, fièvre jaune, dengue, chikungunya, zika, leishmaniose....
OBLIGATIONS ET RECOMMANDATIONS DE LA VACCINATION CONTRE LA FIÈVRE JAUNE EN AMERIQUE LATINE (mars 2017)
L'augmentation du risque de fièvre jaune dans les pays d'Amérique du Sud (à l'exception, à ce jour, du Chili et de l'Uruguay), modifie les obligations mais aussi les recommandations de la vaccination.
La situation étant très fluctuante, les conseils donnés aujourd'hui devront être actualisés en fonction de l'évolution du Règlement Sanitaire International (RSI) mais aussi des autorités sanitaires locales.
A ce jour, aucun pays n'exige la vaccination pour les voyageurs y arrivant directement d'Europe ou des Etats-Unis et y retournant directement.
Par contre, tous les pays peuvent l'exiger s'ils arrivent ou vont dans un autre pays de la région (Amérique du Sud, Amérique Centrale, Guyane, Îles de la Caraïbe), à l'exception (mais jusqu'à quand) du Chili et de l'Uruguay.
Même, si nous avons conscience qu'il peut s'agir d'une recommandation par excès, le délai, souvent de plusieurs mois, entre l'inscription à un voyage et le départ, au cours duquel le RSI peut varier, nous fait conseiller, presque imposer, la vaccination à tous les voyageurs dans les pays où la maladie peut être présente (Argentine, Bolivie, Brésil, Colombie, Equateur, Paraguay, Pérou, Venezuela) , même si elle n'y est pas obligatoire.
La vaccination contre la fièvre jaune n'est exigée à l'arrivée à Windhoek, que pour les voyageurs en provenance de pays où la maladie peut être présente et, n'est pas utile pour les voyages dans la plus grande partie du pays.
Mais, une épidémie ayant récemment touché l'Angola voisin, il est raisonnable de recommander, hors rares contre-indications, aux voyageurs dans les régions proches de la frontière (nord du Koakaland, pays Himba, rivière Kunene, chutes Epupa, bande de Caprivi) de se faire vacciner ; dans un Centre de Vaccinations Internationales ; la mention "valide à vie" doit être précisée sur le carnet de vaccinations internationales, y compris pour les voyageurs vaccinés antérieurement.
Bien que la fièvre jaune soit totalement absente des Caraïbes, la quasi totalité des pays exigent (ou peuvent exiger à court terme, sur recommandation de l'OMS), un certificat de vaccination pour les voyageurs en provenance des pays d'Amérique du Sud ou d'Amérique Centrale où la maladie peut être présente, même si la vaccin n'y est pas obligatoire.
Il faut donc recommander aux voyageurs dans toute la région souhaitant terminer leur périple sur une plage des Caraïbes de se faire vacciner (rappelons la validité, maintenant "à vie" du vaccin).
Etant donné la persistance de l'épidémie de fièvre jaune au Brésil, les nouvelles directives se multiplient et se poursuivent.
L'Equateur, à son tour, rend la vaccination Fièvre Jaune obligatoire, depuis le 10 février, pour tous les voyageurs se rendant en Amazonie, et pour les voyageurs en provenance de pays où la Fièvre Jaune est toujours en état ou en risque épidémique. A savoir l'Angola, la République Démocratique du Congo, l'Ouganda et le Brésil.
Pour la Guyane, les contrôles déjà stricts, sont maintenant renforcés, pour les mêmes raisons.
Il est donc à rappeler que :
- la vaccination doit avoir été effectuée impérativement au moins 10 jours avant le départ.
- la présentation du carnet de vaccination jaune valide est obligatoire.
- en cas de contre-indication à la vaccination, il faut présenter un certificat officiel attestant cette contre indication.
- ces démarches ne peuvent se faire que dans un centre de vaccination agréé.
Au Togo, depuis début janvier 2017, de nombreux cas suspects de méningite ont été signalés, et fin janvier le seuil épidémique a été atteint. Lors de la semaine 4, le seuil épidémique a été atteint. Le Togo fait partie de la ceinture Africaine où l'on recense chaque année des épidémies de méningite grave s'étalant entre janvier et juin environ. Cette ceinture s'étend de l'Afrique sub-saharienne à l'ouest jusqu'en Ethiopie à l'est. Il existe un vaccin pouvant protéger les personnes. Aussi, pour les voyageurs en partance pour ces régions pour une période suffisamment longue, et en cas de risque de contact avec la population, il est important de se faire vacciner.
Les autorités guinéennes ont déclaré une épidémie de rougeole le 8 février 2017 dans les préfectures de Nzérékoré, Guéckédou, Coyah, Kindia, Dubréka, et Fria, et dans quatre communes de Conakry (Ratoma, Matoto, Matamore et Kaloum). Il est fortement conseillé aux voyageurs à destination de ces régions, de vérifier si la vaccination est à jour, et sinon, de se faire vacciner. Les vaccins existants sont le Rouvax, monovalent, ou les combinaisons Trivalentes associant rougeole-Oreillons-Rubéole (ROR). À voir avec le médecin traitant ou dans un centre de vaccination agréé. Nous rappelons que la rougeole est une maladie infectieuse, virale, qui peut présenter des complications notamment pour les personnes fragilisées et les enfants.
Devant la recrudescence de la Fièvre Jaune dans certains pays d'Amérique Latine, la vaccination est devenue obligatoire pour les voyageurs en provenance de l'Afrique sub-saharienne et des pays suivants: Argentine, Bolivie, Brésil, Colombie, Equateur, Guyane Française, Panama, Paraguay, Pérou et Suriname.
Le Ministère de la Santé vient de signaler 12 cas probables (non encore confirmés) de fièvre jaune dans 6 municipalités de l'Etat du Minas Gerais, depuis le début du mois de janvier.
Au cours de l'année 2016, dans ce seul Etat 19 cas ont été confirmés.
La fièvre jaune, maladie très grave, souvent mortelle, transmise par la piqûre d'un moustique de la même famille que le vecteur de la dengue, du chikungunya et du Zika, qui était présumée présente dans les seules régions amazoniennes et, à un moindre degré aux chutes d'Iguaçu, s'étend progressivement à tout le pays.
C'est une raison pour recommander, bien que non obligatoire, la vaccination pour tous les voyages au Brésil.
Rappelons qu'une injection protège "à vie", qu'elle doit être faite, au moins 10 jours avant le voyage, hors très rares contre-indications, dans un Centre de Vaccinations Internationales.
En 2 jours, les 25 et 26 décembre, une quarantaine de personnes ont dû subir un traitement après avoir été mordues par des singes macaques sur les sites des temples de Pashupatinath et de Shwayanbunath à Kathmandu. On sait qu'un certain nombre de ces singes sont vecteurs de la rage. Il est donc, bien sûr recommandé aux voyageurs de s'en méfier et, plus que jamais, de se faire vacciner avant le départ (3 injections à J0, J7 et J28 avec possibilité de schéma accéléré).
La maladie du sommeil ou trypanosomiase africaine (du nom du parasite causal), est transmise par la piqûre de mouches tsé-tsé infectées (grosses mouches à ailes croisées qui ressemblent à nos taons); elle peut sévir dans les zones rurales de quasiment tous les pays sub-sahariens. La récente survenue de cas lors de safaris au Botswana et en Zambie réveille une vieille crainte, jusqu'à, il y a peu, oubliée des voyageurs.
Si de vastes épizooties peuvent encore frapper le cheptel domestique dans les régions d'élevage mais aussi les animaux "sauvages" des zones de chasse ou de safaris, le nombre de cas humains diminue régulièrement, voire a disparu de nombreux pays.
Il n'existe pas de vaccin et la seule prévention est d'éviter les piqûres de tsé-tsé par l'utilisation de répulsifs peau, le port de vêtements couvrants et à tissage serré et leur imprégnation de répulsifs par trempage et sprays.
Les mouches peuvent être très présentes près des points d'eau (marigots, galeries forestières). Leurs piqûres sont très prurigineuses, voire douloureuses, mais, statistiquement, très rarement vectrices de la maladie.
Quand doit-on s'inquiéter? Lors de la phase initiale (ulcération de la piqûre, fièvre, ganglions), avant que ne s'installent les signes neurologiques (troubles de la conscience) qui justifient le nom de la maladie et la mise en place rapide du traitement en milieu hospitalier.
Il est souhaitable pour les voyageurs vaccinés contre la fièvre jaune il y a plus de 10 ans de faire ajouter la mention "à vie" sur le carnet international par un CVI (Centre de Vaccination Internationale, pas obligatoirement celui où le vaccin a été fait).
Depuis le 11 juillet 2016, le Règlement Sanitaire International (RSI) régi par l'OMS, a modifié la durée de validité de la vaccination contre la fièvre jaune. Jusqu'alors de 10 ans, elle a été prolongée à vie.
En principe, les autorités sanitaires des pays qui exigent la vaccination, qui doit toujours être notifiée sur le carnet international (jaune), ne devraient plus se préoccuper de la date à laquelle elle a été faite.
Mais, les autorités de plusieurs pays d'Afrique sub-saharienne, semblent ne pas être informées de ces modifications et si le vaccin a été fait il y a plus de 10 ans, proposent aux voyageurs soit de les revacciner soit de payer une "taxe" (100 US$ en Tanzanie, où la vaccination, si elle est recommandée, n'est exigible, que si on a récemment séjourné ou transité dans un pays où la maladie peut sévir).
Notre avis :
- Nous devons, bien sûr, être opposés au paiement de cette "taxe".
- Il n'y a aucune raison d'accepter d'être revacciné sur place, bien qu'il n'y aurait ni risque ni contre-indication là où les conditions sanitaires seraient satisfaisantes.
- Il sera nécessaire de pouvoir apporter aux fonctionnaires de santé concernés la preuve de l'amendement au RSI, téléchargeable, en anglais, sur le site de l'OMS: who.int/ith/annex7-ihr.pdf, auxquels ils se soumettront.
Le Ministère de la Santé du Costa-Rica vient d'autoriser la mise sur le marché du Dengvaxia, vaccin tétravalent efficace contre les 4 sérotypes de virus endémiques dans le pays.
Le Costa-Rica devient le 5ème pays où le vaccin est disponible après le Brésil, le Mexique, le Salvador et les Philippines.
Après une dizaine d'années d'études dans 15 pays où 40000 volontaires ont été soumis aux essais des phases 1, 2 et 3, les résultats ont montré une prévention de 93% des cas sévères et évité 8 hospitalisations sur 10.
Au Costa-Rica, la commercialisation par le laboratoire Sanofi-Pasteur va concerner, d'abord les populations (jeunes enfants surtout) des régions de forte endémie.
Le vaccin n'est pas encore commercialisé en France.
Dans tous les pays (et ils sont de plus en plus nombreux) où sévissent des maladies transmises par piqûres de moustiques (dengue, mais aussi chikungunya, Zika, fièvre jaune, paludisme...) la protection personnelle anti-vectorielle reste et restera capitale, par répulsifs peau et vêtements et utilisation de moustiquaires imprégnées, sans que soient négligées par les autorités locales la démoustication et l'élimination des gîtes larvaires dans les eaux stagnantes (marigots mais aussi, en ville, réceptacles divers, pots et bacs à plantes, vieux pneus...).
Le 14 juin, lors de sa dernière réunion, le Comité d'urgence de l'OMS sur le virus Zika a déclaré qu'il ne "devrait y avoir aucune restriction générale en matière de déplacements vers les villes du Brésil qui accueilleront les Jeux Olympiques et Paralympiques aux mois d'août et septembre prochains".
Parallèlement, des chercheurs de l'Université de Médecine de Sao Paulo ont publié une prédiction statistique rassurante (même si la modélisation mathématique a ses limites) en se référant à l'épidémie actuelle confrontée à l'épidémie de dengue de 2007, pire année dans l'histoire de la dengue au Brésil (la dengue est transmise par le même moustique que le virus Zika qui ne sévissait pas en Amérique du Sud, jusqu'à l'épidémie actuelle). Ils ont estimé que sur les 400.000 visiteurs étrangers qui assisteront aux J.O, seulement 23 cas de Zika symptomatiques et 206 asymptomatiques seront rapportés. Ces chiffres prédictifs, relativisent considérablement le risque sans pour autant le rendre négligeable surtout en cas de grossesse ou de projet de grossesse, pour lesquelles les précautions et recommandations restent d'actualité (voir News antérieures).
52 pays d'Amérique, d'Afrique, d'Asie, d'Océanie ont rapporté une transmission locale du virus Zika. Cette transmission n'est épidémique qu'en Amérique latine et dans la zone caribéenne; ailleurs, elle n'est ni plus ni moins fréquente qu'elle ne l'est depuis 1947, date des premières descriptions de la maladie, considérée comme bénigne jusqu'à ces derniers mois, et qui l'est dans l'immense majorité des cas. Les questions concernant les complications neurologiques n'ont pas, à ce jour, trouvé de réponses avérées.
Au Brésil, où 1,5 millions de personnes ont été infectées depuis 1 an, si 5900 cas de microcéphalies ont été rapportés, le virus Zika n'est mis en cause que pour 82 d'entre eux.
En Colombie, où le virus circule sur un mode épidémique, la mise en place d'un important programme de recherche permettra d'évaluer les risques réels de microcéphalies (dont les premiers cas locaux ont été décrits en septembre) liés à l'infection et seulement à elle.
L'activation et la coordination des recherches sur cette maladie est capitale pour le développement rapide d'un vaccin.
Concernant les risques pour les femmes enceintes à la date du voyage ou pour les grossesses projetées après le retour, les recommandations que nous avons faites précédemment restent d'actualité (voir News antérieures).
L'OMS a officialisé la modification du Règlement Sanitaire International (RSI) stipulant que, à partir du 1er juillet 2016, la durée de validité du vaccin contre la fièvre jaune jusqu'alors de 10 ans, sera étendue à la vie entière.
Pour des raisons de réponse immunitaire, donc d'efficacité (mais pas de législation), la revaccination ne sera proposée que si la primo-vaccination a été faite, soit au cours d'une grossesse, soit au cours d'un épisode d'immunodéficience chronique ou passagère, soit à un enfant de moins de deux ans. Si cette nouvelle règle du RSI est déjà appliquée par de nombreux pays où la vaccination est exigée, elle ne l'est pas encore par tous.
Jusqu'à fin juin, il sera prudent de s'enquérir auprès des ambassades concernées, de l'application anticipée du RSI, pour les voyageurs dont la primo-vaccination a été faite il y a de plus de 10 ans.
Une étude de l'Institut Pasteur, publiée le 16 mars dans le très compétent journal médical The Lancet apporterait la preuve de la responsabilité du virus Zika dans les microcéphalies décrites chez les nouveau-nés de mères ayant contracté la maladie.
Cette étude, faite sur une modélisation mathématique, à partir d'observations des épidémies qui ont sévi en Polynésie Française de 2013 à 2015, plus que sur un constat "de terrain" de l'épidémie actuelle, ne prend en compte que la coexistence Zika-grossesse et en exclue les autres causes avérées (alcoolisme, co-infection par virus de dengue ou de chikungunya) ou évoquées (pesticides).
Les conclusions ne sont pas encore définitives, mais les recommandations que nous avons faites précédemment, aux femmes enceintes ou projetant une grossesse, devant voyager dans une région où le virus circule en mode épidémique, restent d'actualité.
Les risques de maladie de Guillain-Barré lors de fièvres à virus Zika, connus depuis très longtemps, sont depuis quelques jours très médiatisés.
Ils sont, statistiquement, les mêmes que dans d'autres maladies virales telles que dengue, chikungunya voire grippe saisonnière.
Leur rareté (une trentaine de cas ont été avérés sur les 120.000 cas de Zika observés en Polynésie Française, lors de l'épidémie de 2013-2014) et leur régressivité totale dans l'immense majorité des cas, quelle qu'ait été la gravité de l'atteinte initiale, doivent faire relativiser les craintes engendrées par leur médiatisation, forcément anxiogène.
Enfin, il faut distinguer la corrélation entre Zika et Guillain-Barré, avérée mais bénigne, de celle plus grave mais non confirmée à ce jour, entre Zika et microcéphalie.
Les études quant à l'implication de pesticides dans les microcéphalies observées au Brésil, n'ont guère évolué depuis leur évocation et leurs résultats ne seront pas publiés avant de (trop) longues semaines.
Même si l'hypothèse reste d'actualité (voire probable pour de nombreux chercheurs), il reste raisonnable de prolonger la recommandation aux femmes enceintes (et à elles seulement) de ne pas voyager vers les destinations où Zika est présent sur un mode épidémique (Amérique Centrale, Amérique du Sud, Caraïbes).
En cas de projet de grossesse après le voyage, il est possible de faire pratiquer au retour, des examens (PCR, sérologies) qui permettent de diagnostiquer les formes asymptomatiques éventuellement contractées, et de différer, si positivité, le projet de quelques semaines...
Les études des cas rapportés de microcéphalies chez des nouveau-nés de mères ayant contracté une fièvre à virus Zika au cours de leur grossesse, ont amené aux constats suivants :
- seules les régions du Brésil, où est utilisé, dans les réservoirs d'eau potable, un pesticide (pyroproxyfen) ont été impactées par des cas de microcéphalies.
- il n'y a eu aucun cas de microcéphalie en Colombie, où plus de 3000 femmes ont accouché après infection avérée par le virus Zika.
- il n'y a eu, jusqu'à aujourd'hui, aucun cas de microcéphalie lors des épidémies antérieures, en particulier lors de l'importante épidémie qui a touché la Polynésie française en 2014-2015.
Il devient donc possible, que la cause de ces microcéphalies ne soit pas due au virus Zika mais à l'utilisation de ce pesticide commercialisé par une firme japonaise.
Ce doute, qui n'est pas (encore) une certitude, ne modifie pas (encore) la recommandation de ne pas voyager vers les destinations où le virus circule sur un mode épidémique.
A suivre...
Bien que la preuve absolue de risques d'accidents neurologiques graves (microcéphalies) chez les nouveau-nés de mères ayant contracté la fièvre à virus Zika, ne soit pas encore faite, leur possibilité justifie la recommandation faite aux femmes enceintes de ne pas voyager vers les destinations où le virus sévit sur un mode épidémique (actuellement Amérique Centrale, Amérique du Sud, Caraïbes). Pour celles qui projettent une grossesse à court terme après un voyage en zone d'épidémie du virus, une période de "sécurité" est raisonnable. Pour ce que l'on sait ou ne sait pas encore de la période de transmission transplacentaire du virus, on l'estime de quelques semaines à plusieurs mois (en fonction des sources scientifiques, et des pays et de leur application plus ou moins rigoureuse du principe de précaution).
Hors grossesse, la maladie est bénigne dans l'immense majorité des cas; elle peut même être totalement asymptomatique (ce qui majore les questions qui doivent se poser en cas de grossesse). Les rares complications, à type de paralysies du Syndrome de Guillain-Barré, sont, comme pour la dengue ou le chikungunya, spontanément régressives.
Il n'existe pas encore de vaccin disponible; la prévention individuelle passe par la protection contre les piqûres des moustiques (utilisation répétée dans la journée de répulsifs peau et port de vêtements imprégnés par trempage (plus efficaces que par pulvérisation).
Nos prévisions d'extension de l'épidémie de fièvre à virus Zika se confirment et, à ce jour sont concernés les pays et départements suivants d'Amérique latine et des Caraïbes: Barbade, Bolivie, Brésil, Colombie, Equateur, Guadeloupe, Guatemala, Guyane, Guyana, Haïti, Honduras, Martinique, Mexique, Panama, Paraguay, Puerto-Rico, Saint-Martin, Salvador, Suriname, Venezuela. D'autres pays de la région seront vraisemblablement touchés.
Transmise, nous l'avons écrit précédemment, par le même moustique que la dengue et le chikungunya, la maladie ne serait pas plus grave, si n'avaient été constatées au Brésil, de lourdes complications neurologiques chez des nouveau-nés de mères ayant été en contact avec le virus Zika. Le risque de microcéphalies, sources de lourds handicaps pour l'enfant, nous conduisent, en accord avec les recommandations que vient de publier le HCSP (Haut Conseil de Santé Publique) à conseiller aux femmes enceintes, en particulier en début de grossesse, de renoncer à un voyage vers les destinations désignées.
Des études sont en cours pour confirmer, ce qui n'est pas encore totalement avéré, que la cause des accidents observés est bien due au virus Zika.
Nous restons vigilants, responsables et conscients des conséquences de ces recommandations que nous serons heureux de supprimer dès que cette épidémie, comme toutes les épidémies, s'éteindra.
Découvert en 1947 en Ouganda, il s'est progressivement diffusé à un grand nombre de pays d'Afrique sub-saharienne et d'Asie. La Polynésie Française a été récemment touchée par une forte épidémie. Jusqu'alors inconnu sur le continent américain, le virus Zika a été retrouvé pour la première fois au Brésil, en 2014, après la dernière Coupe du Monde de football, vraisemblablement introduit par voie aérienne (transport de moustiques ou de passagers infectés). Il s'est, depuis étendu à de nombreux pays d'Amérique latine, Mexique, Guatemala, Salvador, Venezuela, Paraguay, en attendant son apparition dans d'autres pays de la région, et en particulier dans toute la zone caribéenne.
La maladie est transmise par piqûre d'un moustique d'une espèce identique à celle qui transmet la dengue, le chikungunya, la fièvre jaune. Elle était considérée comme bénigne (fièvre, douleurs articulaires et musculaires, éruption cutanée, guérissant en une huitaine de jours, sans traitement autre que symptomatique par le paracétamol), jusqu'à ce que, au Brésil, soient récemment décrits les risques fœtaux (malformations du système nerveux central, microcéphalie chez les nouveaux-nés). L'information des femmes enceintes est, donc, capitale. La prévention passe par une protection individuelle contre les piqûres de moustiques, en sachant la nocivité, pendant la grossesse, des répulsifs peau les plus habituellement utilisés. Les répulsifs vêtements, non contre-indiqués, peuvent et doivent être recommandés, plus par trempage que par pulvérisations. Il n'existe pas de vaccin.
L'OMS a rapporté 23 cas de choléra confirmé dans l'est de l'île, près de Santiago de Cuba. Il s'agit de la même souche de vibrion cholérique qui sévit à Haïti (mais aussi, à un moindre degré en République Dominicaine depuis le séisme de 2010, importé puis transmis par des casques bleus Onusiens). Le risque est minime pour les voyageurs.
Le choléra est une infection diarrhéique aiguë à transmission oro-fécale, provoquée par l'ingestion d'aliments ou d'eau contaminés. Le risque de formes graves concerne surtout les sujets fragilisés (immunodéprimés et enfants).
Maladie des mains sales, la prévention essentielle passe par les précautions rigoureuses d'hygiène alimentaire: aliments cuits, fruits pelés, eau traitée et, surtout lavage répété et prolongé des mains. La vaccination ne concerne que les soignants, les humanitaires ou les militaires.
La vaccination contre la fièvre jaune n'est pas exigée à l'arrivée au Pérou, mais 14 cas de fièvre jaune viennent de survenir dans plusieurs provinces, en particulier à Cuzco (3300 m) à des altitudes auxquelles on pensait que les moustiques n'étaient pas actifs. Contrairement à ce qu'on recommande aujourd'hui, la vaccination peut être conseillée, sauf contre-indication, pour tous les voyages au Pérou et pas seulement aux voyageurs qui se rendent en Amazonie péruvienne.
Rappelons qu'elle doit être faite dans un centre de vaccinations internationales et que sa durée de validité, actuellement de 10 ans doit être prochainement prolongée indéfiniment.
La poliomyélite qui avait disparu de la Grande Île y est à nouveau présente, touchant surtout les enfants. Les autorités sanitaires malgaches ont entrepris une large campagne de vaccination.
Même si le risque est minime pour le voyageur, il est capital que la vaccination soit à jour, y compris pour les adultes et qu'un rappel "in extremis" soit fait avant le départ, si elle ne l'est pas.
41 cas (dont 4 mortels) de Middle East Respiratory Syndrom (MERS) Coronavirus viennent d'être recensés en Corée du Sud, bien loin du foyer originel d'Arabie Saoudite.
Plus de 2000 personnes "contact" ont été mises en quarantaine.
Les autorités sanitaires coréennes ont mis en place des mesures de détection thermique à l'aéroport de Séoul avec des mesures de surveillance majorées pour les voyageurs en provenance ou ayant fait un stop au Moyen-Orient. Le risque est, à ce stade de l'épidémie, minime pour le voyageur.
Les seules préventions seront d'éviter les rassemblements de foules, éventuellement le port de masques chirurgicaux et, surtout le lavage répété des mains avec un gel ou une solution hydro-alcoolique.
Le Haut Conseil de Santé Publique (HCSP), en s’alignant sur les recommandations de l’OMS, vient de modifier les conseils de prévention du paludisme dans les zones à faible risque, essentiellement d’Asie et d’Amérique tropicales où le ratio bénéfice/risque n’apparait plus en faveur de la prise de traitements antipaludiques.
Les recommandations de traitements préventifs restent inchangées pour l’Afrique sub-saharienne : risque élevé en dehors des grandes villes dans les pays d’Afrique de l’Ouest, d’Afrique Centrale et d’Afrique de l’Est, risque plus modéré et régional dans les pays d’Afrique Australe.
La classification en 3 groupes en fonction de la résistance aux traitements de prévention, que la France était seule à observer, devient caduque.
Le HCSP se fonde, dans ses recommandations, sur les facteurs essentiels que sont :
- les données épidémiologiques de chaque pays et de chaque région du pays
- l’itinéraire et la saison du voyage
- l’existence de nuitées (surtout en plein air) dans les régions à risque
- les risques d’effets secondaires individuels et d’apparition ultérieure de résistance aux traitements, a fortiori si leur indication n’est pas absolue
Le HCSP insiste, indépendamment de la prophylaxie médicamenteuse, partout, sur l’importance de la protection personnelle anti-vectorielle, qui doit protéger le voyageur, non seulement contre les moustiques vecteurs de paludisme mais aussi contre ceux qui peuvent transmettre, dengue, chikungunya, fièvre jaune et contre mouches ou tiques responsables d’autres maladies exotiques.
Quelles protections ?
Variables en fonction de la région et de la saison (plus rigoureuses, bien sûr, en forêt équatoriale que sur une plage de l’Océan Indien) : vêtements couvrants, répulsifs peau et vêtements (par trempage plutôt que par pulvérisation) et surtout importance +++ de l’utilisation de moustiquaires imprégnées (elles ne le sont pas toujours).
En pratique, cette modification concerne essentiellement l’évaluation du risque de paludisme pour les voyageurs (plus que pour les résidents) et se matérialise par la disparition de la classification en groupes. 1, 2 et 3, responsable de fréquentes prescriptions par excès. Elle ne change pas les recommandations que nous avons faites, quant aux prescriptions de chloroquine (Nivaquine), chloroquine-proguanil (Savarine), atovaquone-proguanil (Malarone ou générique), doxycycline (Doxypalu) ou Méfloquine (Lariam) en fonction du risque réel (itinéraire, saison, type de voyage).
Si le Brésil est aujourd'hui, économiquement, plus dans la catégorie des pays émergés que dans celle des pays émergents, cela ne doit pas masquer le risque de maladies transmises par piqûres de moustiques ou de mouches, sur l'ensemble de son territoire, y compris dans l'environnement des grandes villes.
Si le paludisme reste cantonné en Amazonie et, à un degré moindre, dans le Pantanal, d'autres affections peuvent être présentes dans de nombreux états: la fièvre jaune (la vaccination est conseillée mais pas obligatoire), la dengue, en extension constante, ou encore la leishmaniose transmise par une petite mouche.
750.000 Brésiliens ont contracté une dengue depuis le début de cette année, ce qui fait du Brésil le "premier" pays au monde quant au nombre de cas.
Rappelons qu'il n'existe pas encore de vaccin commercialisé contre cette maladie, que la seule prévention est la protection contre les piqûres de moustiques 24h/24, et que le risque de formes hémorragiques graves justifie de ne jamais prendre de dérivés de l'aspirine, mais du paracétamol, en cas de fièvre inexpliquée.
Comment s'en protéger? La protection collective relève des programmes de santé publique, en éradiquant les gîtes larvaires dans les eaux stagnantes des villes et des campagnes (vieux pneus, pots de fleurs et de plantes...). La protection individuelle nécessite l'utilisation de répulsifs efficaces pour la peau, par le port de vêtements imprégnés de solution répulsive plus par trempage que par pulvérisation et par les moustiquaires imprégnées en l'absence d'air conditionné
Une épidémie de fièvre typhoïde sévit depuis 1 mois dans la capitale Kampala et dans les districts voisins où 2000 cas ont été confirmés (source Institut de Veille Sanitaire).
L'eau de ville en est responsable et la distribution d'eau de source a été mise en place.
Il est, bien entendu, recommandé de ne boire que de l'eau capsulée et de n'utiliser l'eau de ville que pour la toilette.
La transmission de la maladie peut se faire par contact direct et le lavage fréquent des mains avec un gel ou une solution hydro-alcoolique reste un moyen efficace de prévention.
La vaccination (une injection de Typhim Vi ou une injection de Tyavax pour ceux qui ne seraient pas encore immunisés contre l'Hépatite A) peut être conseillée à ceux qui vont voyager dans les prochaines semaines, même si la protection n'est pas aussi satisfaisante que celle des vaccins "universels".
Il est important de savoir qu'une fièvre typhoïde diagnostiquée est, aujourd'hui rapidement guérie.
Le Ministère de la Santé du Gouvernement d'Afrique du Sud vient de mettre en ligne sur son site une importante modification de l'exigibilité de vaccination contre la Fièvre jaune.
Si, en théorie, un certificat est exigé pour les voyageurs en provenance d'un des 42 pays d'Afrique sub-saharienne et d'Amérique Latine où la maladie peut-être présente, l'exigibilité vient d'être supprimée pour ceux qui arrivent de Tanzanie mais surtout de Zambie après une extension aux chutes Victoria.
La multiplication des cas de poliomyélite dans une dizaine de pays a conduit l'OMS à rendre obligatoire la vaccination (qui n'était, jusqu'alors, que recommandée).
Si 7 des 10 pays où s'applique cette règlementation ne sont pas concernés par le tourisme (Afghanistan, Guinée Equatoriale, Irak, Nigeria, Pakistan, Somalie, Syrie), 3 le sont (Cameroun, Ethiopie, Israël). Ces mesures sont destinées à éviter la dissémination de la maladie à des pays indemnes. Si Israël ne fait que recommander la vaccination sans exigence à l'arrivée ni au départ, les autorités sanitaires du Cameroun et d'Ethiopie sont beaucoup plus rigides au départ du pays.
Toutes les personnes qui auront séjourné plus de 4 semaines dans le pays (nationaux, expatriés ou voyageurs) devront produire un certificat de vaccination contre la poliomyélite (ou de rappel), mentionné sur le Carnet International, et datant de moins d'un an.
Quels conseils pour les voyageurs à jour de leurs rappels DTCPolio, valide 10 ans pour les adultes?
S'ils sont proches de l'échéance, anticiper le rappel suivant.
Si, au contraire le dernier rappel est récent, mais daterait de plus d'un an au moment du retour, faire faire par le médecin traitant une injection d'IMOVAX Polio.
On est en présence d'une règlementation compliquée, probablement sujette à modifications, mais qu'il sera important de respecter, d'abord, sur un plan strictement sanitaire pour éviter la dissémination d'une maladie qui était en voie d'éradication et que les guerres, les déplacements de population et parfois l'obscurantisme ont fait resurgir, et d'autre part sur un plan plus individuel, pour s'éviter des problèmes avec les autorités locales.
L'optimisme dont nous avions fait preuve dans nos News du mois d'Avril dernier quant aux risques d'extension de l'épidémie de fièvre d'Ebola qui sévissait essentiellement en Guinée-Conakry, au Liberia et en Sierra Leone, s'est étiolé à mesure que les cas se multipliaient.
Si la diffusion à d'autres pays reste actuellement limitée (1 cas au Sénégal, une dizaine au Nigeria), les risques seront de plus en plus importants avec la multiplication du nombre de malades dans les 3 pays où sévit l'épidémie et la "porosité" des frontières avec les pays voisins. Si les frontières aériennes, maritimes et routières sont, en principe, surveillées, on ne peut en dire autant des innombrables possibilités de passage "en brousse".
Pour ce qui l'en est aujourd'hui de cette grave épidémie (l'OMS vient d'émettre une prévision de 20 000 cas), rappelons que :
- la contagion se fait uniquement par contact avec les fluides corporels d'un malade : selles, vomissements essentiellement, mais aussi sang, sueur, sperme
- les régions concernées sont situées en Afrique de l'Ouest (quelques cas en République démocratique du Congo, foyer originel de la maladie) et ne concernent absolument pas les pays d'Afrique de l'Est ni d'Afrique Australe.
Depuis un an et demi 417 cas (123 décès) de MERS-CoV (Middle East Respiratory Syndrom coronavirus) ont été rapportés chez des personnes ayant séjourné dans la péninsule arabique (Arabie Saoudite, Emirats Arabes Unis, Oman, Yémen) mais aussi en Jordanie, Syrie, Irak.
Pour les voyages touristiques, les informations concernent essentiellement les Emirats, la Jordanie et Israël.
Si l'origine de la contamination est encore inconnue (le dromadaire est suspecté de pouvoir être un réservoir viral), la transmission interhumaine semble probable.
Seuls 2 cas ont été importés en France (il y a plus d'un an).
Le plus important des risques concerne les voyageurs ayant présenté un syndrome grippal, même bénin, pendant leur séjour ou à leur retour: ils vont être systématiquement considérés comme contaminés par le coronavirus jusqu'à preuve qu'ils ne le sont pas.
L'épidémie de chikungunya qui de décembre à mars a touché environ 15000 personnes dans les Caraïbes et en Guyane a atteint la République Dominicaine.
Si les épidémies de dengue sont fréquentes sur l'île, jamais le virus du chikungunya, transmis par le même moustique, n'y avait été présent.
Près de 800 cas ont été recensés depuis début février, dans la région de San Cristobal au sud-ouest de la capitale Santo Domingo.
A ce jour, les régions les plus touristiques (Punta Cana, La Romana, Sabana de la Mar) ne sont pas concernées.
Les autorités sanitaires mettent progressivement en place les mesures d'éradication des gîtes larvaires.
Les mesures de protection individuelles contre les piqûres de moustiques (répulsifs peau et vêtements, moustiquaires) sont essentielles.
Rappelons que le chikungunya est une maladie virale, plus grave aux âges extrêmes, d'allure grippale au début, puis rapidement marquée par d'intenses douleurs articulaires.
Une épidémie de Fièvre hémorragique à virus Ebola sévit actuellement en Guinée où ont été recensés près d'une centaine de cas.
Il s'agit d'une affection grave, mortelle dans près des trois-quarts des cas, transmissible par contact direct avec une personne malade.
Les deux seuls cas observés dans les pays de la région l'ont été au Liberia et en Sierra Leone importés par des voyageurs en provenance de Guinée, ayant eu des contacts directs avec des malades.
Aucun cas n'est survenu dans les autres pays voisins, Sénégal, Gambie, Côte d'Ivoire, Mali, Guinée-Bissau qui ont renforcé leurs systèmes de veille sanitaire aux frontières.
Pour ce qui concerne les voyageurs dans les régions touristiques du Sénégal ou de Gambie, les risques sont inexistants et la surveillance mise en place par l'OMS et l'Institut Pasteur de Dakar doit permettre qu'ils restent circonscrits aux foyers épidémiques guinéens.
L'actuelle épidémie de peste qui concerne la population des districts du Centre Nord et du Centre Sud de la Grande Île, a peu de probabilités de toucher les voyageurs. Les provinces concernées (Mandriatsara, Ikongo, Sonverana Ivongo, Tsiroanomandidy, Ikalamavony) sont hors des circuits touristiques.
Rappelons que Madagascar reste le plus important des derniers foyers mondiaux de peste.
La maladie, transmise par les puces des rats, peut revêtir deux formes: peste bubonique, contagieuse par contact direct beaucoup moins grave que la peste pulmonaire contagieuse par la toux.
La campagne de dératisation mise en œuvre par les autorités sanitaires devrait permettre de limiter l'épidémie (une centaine de cas à ce jour, près de 300 en 2012).
Depuis le début de l'année, la dengue sévit dans de nombreuses îles du Pacifique, Fidji, Salomon, Micronésie, Wallis et Futuna et a franchi le seuil épidémique en Nouvelle Calédonie et en Polynésie Française (en particulier dans les atolls touristiques de Moorea, Rangiroa, Bora-Bora, Huahine).
Rappelons que la protection collective (élimination des gîtes de larves de moustiques des eaux stagnantes résiduelles) et la protection individuelle contre les piqûres (répulsifs peau et vêtements, moustiquaires imprégnées y compris pendant les siestes éventuelles) sont les seules mais indispensables mesures de prévention.
Un retard d'approvisionnement (!?) a entraîné une rupture de stock du vaccin contre la fièvre jaune (Stamaril) sous la présentation "unidose" utilisée en France par les centres de vaccination agréés.
Le laboratoire Sanofi Pasteur doit mettre à leur disposition à partir du 23 septembre une présentation "multidose" destinée habituellement aux marchés internationaux.
Ce conditionnement et son mode de conservation vont obliger les centres à aménager les consultations pour établir des plannings de vaccination.
Il est donc recommandé de s'informer de la disponibilité du vaccin.
A ce jour aucune dérogation n'a été accordée par l'OMS, et cette "défaillance" du laboratoire ne saurait servir de justification à une absence de vaccination pour les autorités sanitaires des pays où elle est obligatoire. La situation devrait se normaliser début décembre.
La dengue, habituellement endémique dans toute la Thaïlande est actuellement plus présente, probablement en raison d'une mousson très active.
Le risque concerne beaucoup plus les populations qui vivent à proximité des gîtes larvaires (eaux stagnantes) que les voyageurs.
- Pas (encore) de vaccin
- Prévention: protection contre les piqûres des moustiques actifs dans la journée: répulsifs peau et vêtements, moustiquaires imprégnées
- La dengue est une maladie virale en général bénigne, sauf pour les (rares) formes hémorragiques, d'où la recommandation de ne pas prendre de dérivés de l'aspirine en cas de fièvre mais plutôt du paracétamol (Doliprane, Dafalgan...)
Le Costa-Rica où la dengue sévit de manière endémique, est touché, cette année par une épidémie qui concerne plus particulièrement les provinces de Guanacaste et de Puntarenas, mais qui pourrait s'étendre.
Rappelons:
- qu'il s'agit d'une maladie virale transmise par piqûre d'un moustique diurne. de la même famille que celui qui transmet la fièvre jaune ou le chikungunya
- qu'elle se présente, au début comme une affection fébrile pseudo-grippale
- qu'il est capital, devant toute fièvre élevée en zone d'endémie de dengue, de ne pas prendre de dérivés de l'aspirine qui pourraient déclencher une forme hémorragique grave, mais du paracétamol avant de consulter.
- qu'il n'existe pas (encore) de vaccination et que la seule prévention est (outre l'éradication des gîtes larvaires qui est surtout le rôle des autorités sanitaires) la protection individuelle contre les piqûres de moustiques par répulsifs pour la peau, le port de vêtements couvrants imprégnés, utilisation de moustiquaires pendant les éventuelles siestes (contrairement aux anophèles vecteurs de paludisme qui piquent du crépuscule à l'aube, les aedes piquent dans la journée)
Une nouvelle fièvre contagieuse s'empare des médias, à l'occasion de la survenue d'une infection au nouveau coronavirus (nCov) chez un voyageur français après un séjour à Dubaï et de sa transmission à une personne "contact". La transmission interhumaine est donc possible, même si elle est limitée, nécessitant une proximité prolongée avec un sujet malade.
Le réservoir de virus est encore inconnu, peut-être (comme pour le SRAS dû à un coronavirus voisin), des chauves-souris qui le transmettraient à un mammifère.
Il est recommandé dans les régions de circulation du virus, en dehors des précautions d'hygiène élémentaires (lavage fréquent des mains), d'éviter le contact avec des animaux malades (mais lesquels?!)
A ce jour, l'OMS confirme n'avoir mis en place aucune mesure de restriction aux voyages dans les pays et régions concernés par le risque de présence du nCov (Péninsule arabique, Iran, Irak, Syrie, Jordanie et Liban).
Rappelons que moins d'une quarantaine de cas ont été confirmés, sur place ou importés et que la majorité d'entre eux concernent des voyages dans des pays, aujourd'hui, non touristiques (Arabie saoudite, Yémen, Syrie, Irak).
La vigilance des autorités sanitaires doit permettre de limiter les risques de multiplication des cas dans les régions de circulation du virus et la vigilance des voyageurs dans les régions touristiques (Emirats Arabes Unis, Oman et Jordanie) doit permettre de limiter le nombre de cas importés
Après une accalmie de plusieurs mois de nouveaux cas de grippe aviaire sont signalés dans une ferme d'autruches de la région d'Oudtshoorn.
Cette ferme a été isolée et ses autruches ne peuvent être vendues. Le risque de contamination directe est donc inexistant mais un évènement vient troubler la situation: la multiplication des vols de plumes (dont on ne sait ni où ni quand elles seront vendues) et le risque de transmission de la maladie par le contact avec ces plumes si elles proviennent d'autruches malades.
Rappelons que la grippe aviaire est une maladie des voies respiratoires des volatiles, transmise par leur toux et leurs sécrétions nasales (en Asie du Sud-Est, les transmissions à l'homme surviennent souvent chez des villageois après qu'ils aient plumé des volailles malades).
Comme fréquemment à cette période de l'année, une épidémie de méningite sévit dans le sud de l'Ethiopie. Il est recommandé aux voyageurs au sud d'Arba Minch, se rendant par Yabelo, Konso et Jinka vers la vallée de l'Omo de se faire vacciner.
Le vaccin, qui doit immuniser contre les souches A,C,Y,W135 (Menveo ou Nimenrix) doit être fait dans un centre de vaccinations agréé.
Une injection, sans effets secondaires, protège efficacement pendant 3 ans officiellement (5 ans vraisemblablement, quand le recul permettra de le confirmer).
Le risque, plus important pour les enfants et les adolescents, nécessite, en période épidémique, d'éviter des contacts prolongés, en particulier avec les tribus de la basse vallée de l'Omo.
L'ambigüité de la Règlementation Sanitaire Internationale confrontée aux législations locales aboutit aux propositions, à l'arrivée à Dar-es-Salaam, de délivrance (moyennant finances) de faux certificats de vaccination contre la fièvre jaune.
Rappelons que la vaccination,
- n'est plus exigée pour les voyageurs arrivant d'un pays où ne sévit pas la maladie
- qu'elle peut l'être après une escale, même courte, dans un pays où la fièvre jaune est présente, même si la vaccination n'y est pas exigée (ex: stop à Addis-Abeba)
- qu'elle peut l'être à Zanzibar, pour les voyageurs en provenance de Tanzanie continentale.
Toutes ces raisons nous font la recommander (hors contre-indications médicales). Sa validité légale de 10 ans évitera d'être confronté à ces problèmes lors de voyages ultérieurs.
A cette période de l'année les brûlis des cultures de riz du nord de Thaïlande et du Laos peuvent entraîner sur ces régions des fumées épaisses dues à la confrontation de températures locales élevées à des vents froids venus de Chine.
Sans être dangereuses, ces fumées peuvent être incommodantes aux plans respiratoires et oculaires.
Il peut être conseillé, aux personnes fragiles, de se protéger par un masque simple imbibé de sérum physiologique et par un collyre type Dacryosérum.
L'apparition il y a quelques années de bactéries résistantes à la plupart des traitements, leur multiplication sur tous les continents et, en particulier en Asie et en Afrique, peuvent exposer les voyageurs à ce risque nouveau responsable de maladies initialement peu graves, qui le deviennent devant l'inefficacité des thérapeutiques.
Si la prévention collective relève essentiellement du bon usage par les médecins des traitements antibiotiques, la plus importante des mesures individuelles de protection reste le lavage des mains : lavage fréquent, prolongé (au moins 30 secondes) de préférence avec une solution hydroalcoolique, qui doit, aujourd'hui être présente dans la trousse des voyageurs.
Toute fièvre du retour doit amener à une consultation en précisant au médecin (comme pour les maladies "exotiques", le paludisme, en particulier) l'itinéraire du voyage.
L’OMS vient de publier les cartes des recommandations de la vaccination contre la fièvre jaune dans les régions à risque d’Afrique et d’Amérique latine (voir ci-dessous). Mais ces recommandations doivent être distinguées des obligations légales qui sont régies par le Règlement Sanitaire International (RSI). Prioritairement édicté pour protéger les habitants des pays hôtes, il se préoccupe moins du risque pour les voyageurs. Là est l’ambigüité qui peut exister entre la présence possible de la maladie et la non obligation vaccinale à l’arrivée. Certains pays, même si la fièvre jaune peut y sévir, n'exigent pas la vaccination pour les voyageurs arrivant directement d'Europe, d'Asie, d'Australie ou d'Amérique du Nord, mais l’exigent pour ceux qui ont récemment séjourné, même simplement transité plus de 12 heures dans un des pays infestés d'Afrique ou d'Amérique latine (en « rouge » et « hachurés » sur les cartes), même si la vaccination n'y est pas obligatoire.
L’évolution non prévisible des législations locales, la durée de 10 années de validité légale et surtout la gravité de la maladie doivent être des arguments pour recommander la vaccination, qu'elle soit obligatoire ou simplement recommandée, à tous ceux qui vont voyager dans des régions à risque (en l'absence de contre-indications, en particulier de la primo-vaccination des seniors). Les informations quant aux obligations et aux recommandations sont actualisées dans nos fiches-santé des pays concernés sur notre site web.
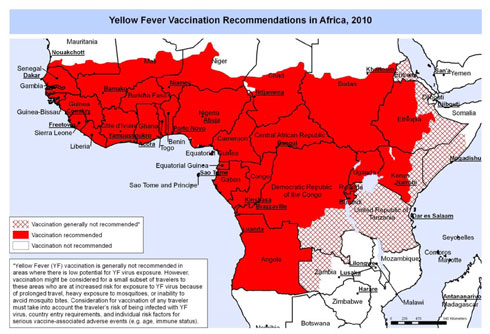
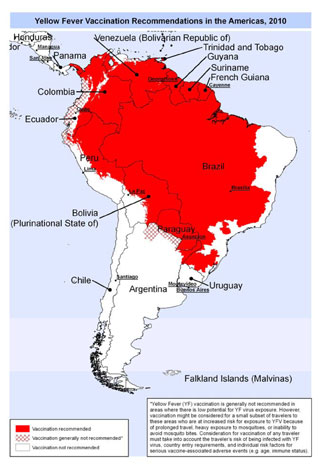
Un lieu-commun fréquent (mais faux) fait dire qu’en altitude on s’oxygène! S’il est vrai, que l’air y est moins pollué, la pression d’oxygène de l’air ambiant diminue à mesure que l’altitude s’élève (d’un tiers à 3500 mètres, de moitié à 5500 mètres).
C’est cette diminution de la quantité d’oxygène disponible qui peut être la cause d’inconfort d’abord, d’accidents mineurs ensuite (mal aigu des montagnes), d’accidents graves enfin (œdème pulmonaire et œdème cérébral de haute altitude).
La première (et, peut-être la plus importante) des mesures de prévention doit intervenir avant le départ : c’est la consultation dans un centre de médecine de montagne. C’est lors de cette consultation que seront décelées l’aptitude ou les contre-indications et prodigués les conseils qui diminueront les risques d’ incidents mineurs ou d’accidents graves, qui auraient pu être évités par une prévention bien conduite.
A qui conseiller cette consultation?
- A ceux qui peuvent présenter un risque: pathologie connue cardiaque ou respiratoire.
- A ceux qui ont mal supporté un voyage antérieur, quelle que soit l’altitude à laquelle sont survenus les symptômes.
- A partir de 4000 mètres, à tous ceux dont il s’agit du premier séjour en haute altitude, même jeunes, même sportifs entraînés (rappelons que la survenue d’un MAM est individuelle et indépendante de l’âge et de la condition physique).
- Aux trekkers de « vraie » haute altitude, à partir de 5000 mètres, s’ils doivent monter plus haut que lors de leurs treks antérieurs.
- Aux enfants (dès qu’ils peuvent pédaler sur le vélo fixe sur lequel est pratiqué le test). Les très jeunes enfants encourent les mêmes risques que les adultes, mais plus qu’eux, ceux dus au soleil, au froid (gelures aux points de compression s’ils sont portés sur le dos d’un adulte). Avant 12 mois, les risques de mort subite du nourrisson sont majorés au-delà de 1500 mètres.
- Aux femmes enceintes ; si le premier trimestre est, théoriquement sans danger, à partir du 2ème et surtout du 3ème trimestre de grossesse, les risques d’hypoxie peuvent avoir un effet sur le développement du système nerveux central de l’enfant (les contraceptifs oraux de 3ème génération, microdosés, sont plus à risque thrombo-emboliques que les plus anciens, normodosés).
Qui pratique cette consultation?
Plutôt que le médecin traitant ou le cardiologue consultés, qui ne constateront que des contre-indications relatives, il est recommandé de consulter un spécialiste de médecine de montagne.
La consultation et, en particulier le test de résistance à l’hypoxie qui, mettant au repos puis à l’effort, le patient en simulation d’altitude, évalueront sa capacité à s’y adapter.
Les conseils seront alors donnés : prescription d’Acétazolamide (Diamox), non expérimenté donc nonprescriptible aux enfants de moins de 15 ans ; mais aussi conseils d’ascension (qui relèvent surtout de la responsabilité de l’organisateur du voyage) : défaut d’acclimatation, montée trop rapide, séjour prolongé en très haute altitude, présence tout au long du trek d’un caisson hyperbare portable (et de personnes sachant l’utiliser).
Où consulter?
Il est, bien évidemment, plus facile de le faire dans les régions de montagne (Lyon, Grenoble, Chamonix, Toulouse) mais aussi à Paris, Marseille ou Nantes.
Point pratique (non négligeable) : la Sécurité Sociale prend en charge cette consultation si elle est prescrite par le médecin traitant.
Plutôt que d’établir une liste plus ou moins complète de ces consultations, nous répondrons par courriel (sante.en.voyage@voyageursdumonde.fr) à ceux qui ne les auraient pas trouvé dans les CHU ou CHR de leurs régions.
NEWS SANTÉ
FICHES SANTÉ PAR PAYS
LE DOCTEUR M. ADIDA
Diplômé universitaire de Médecine des voyages ; chargé de cours Universités Paris VI et VII, n'a aucun lien avec l'industrie pharmaceutique ni avec des organismes de conseil intervenant sur des produits de santé.
Le Dr Adida est le seul rédacteur des informations santé disponibles sur cette page
Spécialisé en médecine des voyages, le docteur Michel ADIDA est aussi un médecin-voyageur. Ses conseils (liés autant à la connaissance du terrain qu'à sa spécialité) vous informeront des mesures de prévention, nécessaires, pour votre prochain voyage.
Vous pourrez l'interroger en amont de votre prochain voyage. Mais ses possibilités d'action cesseront dès votre départ, le relais devant être pris par la compagnie auprès de laquelle aura été souscrit le contrat d'assurance-assistance.
Les informations et recommandations sont complémentaires de celles fournies par le médecin traitant et ne doivent pas remplacer celles qu'il aura fournies lors de sa consultation.
LA CHARTE HONCODE
Nous adhérons aux principes de la charte HONcode.
(Les informations des rubriques Santé de ce site ne contiennent pas de publicité).
Ce site utilise Google Analytics pour analyser l'audience du site et améliorer son contenu. Pour plus d'information sur les règles de confidentialité relatives à l'utilisation de Google Analytics, cliquez ici : https://policies.google.com/privacy?hl=fr
Ce site fait donc usage de cookies, pour les refuser/supprimer, vous pouvez configurer votre navigateur.
Site web financé exclusivement par Voyageurs du Monde.